Лечение иммунологического бесплодия у женщин. Как лечить иммунное бесплодие у мужчин?
Иммунологическое бесплодие - нарушение репродуктивной функции, обусловленное поражением сперматозоидов антиспермальными антителами (АСАТ) в репродуктивной системе мужчины или женщины.
Частота встречаемости
Распространённость иммунологического составляет 5-15% из числа бесплодных супружеских пар. Частота выявления АСАТ у пациентов, состоящих в бесплодном браке, значительно варьирует в зависимости от многих причин, составляя в среднем для мужчин 15%, а для женщин вдвое выше - 32%. 
Виды иммунологического бесплодия
Условно данный вид бесплодия можно подразделить на мужское и женское.
Причины развития иммуногенного бесплодия.
 Антитела, против сперматозоидов бывают 3-х видов: иммуноглобулины класса IgG, IgА и IgM. Они могут присутствовать у одного или у обоих половых партнёров в сыворотке крови и в различных секретах или путях половых органов - в эякуляте, цервикальной слизи, перитонеальной и фолликулярной жидкости, внутриматочном содержимом и т.д.
Антитела, против сперматозоидов бывают 3-х видов: иммуноглобулины класса IgG, IgА и IgM. Они могут присутствовать у одного или у обоих половых партнёров в сыворотке крови и в различных секретах или путях половых органов - в эякуляте, цервикальной слизи, перитонеальной и фолликулярной жидкости, внутриматочном содержимом и т.д.
Степень повреждения сперматозоидов зависит от:
Класса антител
Количеством выработанных иммунной системой антител АСАТ, их концентрацией
Плотности покрытия антителами поверхности сперматозоидов
От того, какие структуры сперматозоидов повреждаются антителами.
В зависимости от сочетания этих повреждающих факторов на репродуктивную систему выявляются следующие патологии:
Нарушение формирования сперматозиодов, приводящее к олигоспермии, тератотоспермии и азооспермии.
Снижение и/или подавление подвижности сперматозоидов.
Подавление процесса взаимодействия половых клеток на этапе зачатия.
Нарушения проходимости половых путей женщины и семявыводящих путей мужчины.
Блокирование процесса имплантации эмбриона.
Механизм повреждения сперматозоидов антителами
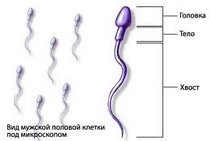 Различают спермоиммобилизирующие, спермоагглютинирующие и спермолизирующие АСАТ. С помощью непрямого метода иммунофлюоресценнции возможны выявление АСАТ и определение места их прикрепления к поверхности сперматозоидов. Установлено, что антитела класса IgG в основном, прикрепляются к головке и хвосту сперматозоида, IgA - к хвосту и реже к головке, для IgM более характерна локализация в области хвоста. АСАТ, прикреплённые к хвосту сперматозоида, препятствуют лишь его миграции через цервикальную слизь и, как правило, не оказывает существенного влияния на процессы оплодотворения. Антитела, фиксированные к головке сперматозоида, не нарушают его подвижность, однако подавляют способность к растворению капсулы яйцеклетки, делая процесс оплодотворения невозможным. У женщин все три класса иммуноглобулинов выявляют с одинаковой частотой; для мужчин более типично образование антител классов IgG и IgA.
Различают спермоиммобилизирующие, спермоагглютинирующие и спермолизирующие АСАТ. С помощью непрямого метода иммунофлюоресценнции возможны выявление АСАТ и определение места их прикрепления к поверхности сперматозоидов. Установлено, что антитела класса IgG в основном, прикрепляются к головке и хвосту сперматозоида, IgA - к хвосту и реже к головке, для IgM более характерна локализация в области хвоста. АСАТ, прикреплённые к хвосту сперматозоида, препятствуют лишь его миграции через цервикальную слизь и, как правило, не оказывает существенного влияния на процессы оплодотворения. Антитела, фиксированные к головке сперматозоида, не нарушают его подвижность, однако подавляют способность к растворению капсулы яйцеклетки, делая процесс оплодотворения невозможным. У женщин все три класса иммуноглобулинов выявляют с одинаковой частотой; для мужчин более типично образование антител классов IgG и IgA.
Существуют предрасполагающие факторы, обусловливающие нарушение барьера между кровью и функциональным эпителием яичек и способствующие формированию иммунного ответа на сперматозоиды у мужчин.
Причины развития иммунологического бесплодия у мужчин:
В большинстве случаев АСАТ, образованные в женском организме вызывают локальный иммунный ответ. Наиболее часто иммунная реакция проявляется на уровне шейки матки; в меньшей степени в иммунном ответе принимают участие эндометрий, маточные трубы и влагалище. Это обусловлено тем, что в слизистой оболочке канала шейки матки содержится большое количество плазматических клеток, способных синтезировать компоненты секреторного IgA. Вместе с тем в цервикальной слизи возможно выявление и других иммуноглобулинов, в частности IgG, имеющих значение для развития иммунологического бесплодия.
Диагностика иммунологического бесплодия
 Производится параллельно обоим половым партнерам. Включает в себя ряд анализов крови , спермы, секрета слизистой женских половых путей. Целью данных исследований является выявление антиспермальных антител в организме женщины и мужчины.
Производится параллельно обоим половым партнерам. Включает в себя ряд анализов крови , спермы, секрета слизистой женских половых путей. Целью данных исследований является выявление антиспермальных антител в организме женщины и мужчины.
Исследования производимые при данном виде бесплодия весьма многообразны, единых стандартов диагностики и интерпретации результатов на данный момент не разработано.
Принципы лечения иммунологического бесплодия
1. Коррекция иммунологического статуса мужчины и женщины. Производится с целью снижения числа антиспермальных антител.
2. Применение андрогенов для лечения мужского бесплодия. Дело в том, что при выявлении в организме мужчины АСАТ часто поражается и та часть ткани яичек, которая вырабатывает тестостерон , от которого напрямую зависит активность формирования сперматозиодов.
3. Инсеминация женщины спермой мужа. Производится эндоскопическим способом.
4. Применение вспомогательных репродуктивных технологий (ВРТ).
Побеседуем сегодня о том, как проводится лечение иммунологического бесплодия. Механизм формирования данного вида бесплодия обусловлен образованием антиспермальных антител (антител к сперматозоидам мужа), которые возникают как у мужчин, так и у женщин, причем у женщин значительно реже. Антиспермальные антитела в свою очередь блокируют продвижение сперматозоидов. В настоящее время известно около 40 антигенов эякулята мужчин, к которым образуются антитела.
Наиболее активно образование антител происходит в шейке матки, реже – в эндометрии и трубах.
Поэтому шейка матки является основным звеном так называемого локального иммунитета, так как в ней образуются иммуноглобулины, здесь же абсорбируются иммуноглобулины, циркулирующие в плазме. Именно это обеспечивает защиту матки и придатков от инфекции, которая может проникнуть из влагалища (внешней среды).
Диагностировать иммунный фактор бесплодия возможно с помощью посткоитального (после полового акта) теста, более подробно будет изложен в разделе «Мужское бесплодие».
Лечение иммунологического бесплодия у женщин
Лечение иммунологического бесплодия - проводится терапия, направленная на коррекцию иммунного статуса, снижающая выработку антител к сперматозоидам мужа. Применяемая при лечении иммунологического бесплодия группа препаратов уменьшает реакцию организма на гистамин (вещество, стимулирующее ответную реакцию на поступление антигена, в данном случае сперматозоидов мужа), снимает вызываемые гистамином спазмы гладкой мускулатуры, уменьшает проницаемость капилляров, предупреждает развитие вызываемого гистамином отека тканей.
Вторая группа препаратов – иммуносупрессоры – снижает количественное образование иммунных комплексов к сперматозоидам. Лечение иммунологического бесплодия осуществляют или небольшими дозами этих препаратов в течение 2–3 месяцев, или ударными дозами в течение 7 дней, в последние или первые дни менструального цикла.
В дополнение ко всему назначается антибактериальная терапия иммунологического бесплодия у женщин с целью снижения количества антиспермальных антител, возникающих при дремлющей инфекции в половых путях женщины.
В качестве немедикаментозных средств воздействия на данную причину бесплодия используется в первую очередь механический метод контрацепции (использование презерватива) в течение 6 месяцев, в результате чего исключается контакт антигена с половыми органами женщины.
Внутриматочное обсеменение
Хороший результат отмечается при использовании внутриматочного обсеменения – семенную жидкость мужчины вводят в матку, минуя нежелательный контакт с цервикальной слизью, содержащей антиспермальные антитела. Возможно искусственное осеменение спермой мужа и искусственное осеменение спермой донора. В зависимости от способа введения спермы различают влагалищный, интрацервикальный (через цервикальный канал шейки матки) и маточный способы искусственного осеменения.
При влагалищном способе сперма вводится при помощи шприца в задний свод влагалища. Но чаще отдается предпочтение введению спермы в шеечный канал или непосредственно полость матки.
Искусственное обсеменение спермой мужа применяется при импотенции, отсутствии сперматозоидов в эякуляте, при вагинизме у женщин (спазме циркулярной мускулатуры влагалища). Для искусственного осеменения отбираются сперматозоиды с сохраненной нормальной подвижностью и отсутствием морфологических изменений.
Такое состояние, как ретроградная эякуляция, для которого характерно попадание спермы в мочевой пузырь, может возникнуть после двухсторонней симпатэктомии, при повреждениях межпозвоночных дисков в поясничных отделах, сахарном диабете, параплегии, также является показанием для искусственного осеменения. В этих случаях возможно выделение жизнеспособных сперматозоидов из мочи мужчины и использование их в дальнейшем для искусственного осеменения.
Лечение иммунологического бесплодия. У женщин показанием к проведению искусственного осеменения являются анатомо-функциональные, воспалительные и вышеупомянутые изменения в шейке матки.
Показания к искусственному осеменению у женщин
Искусственное осеменение спермой донора осуществляется по медицинским показаниям, которые подразделяются на абсолютные и относительные.
Абсолютные показания:
1)олигоспермия (малое количество сперматозоидов) с морфологическими изменениями сперматозоидов и нарушением их подвижности, не поддающаяся лечению;
2)несовместимость супругов по резус-фактору;
3)наследственные заболевания у мужа, которые могут передаваться потомству.
Следует отметить, что сперма мужа и донора никогда не смешивается, так как это ухудшает качество спермы донора.
По мнению многих авторов, недопустимо проведение искусственного осеменения спермой донора в следующих случаях:
1)у незамужних, разведенных и овдовевших женщин;
2)без ведома мужа;
3)без согласия женщины;
4)под наркозом;
5)без письменного согласия на эту процедуру обоих супругов и установления неоспоримых доказательств к вмешательству;
6)при возможности устранения бесплодия путем лечения или операции;
7)более одного раза у одной и той же женщины, за исключением тех случаев, когда ребенок умер.
Однако все эти условия достаточно относительны, каждая женщина сама по себе индивидуальность, и врачи подходят ситуации как к единичной и постараются помочь при любой возможности.
Достаточно трудным является подбор донора. Донор должен быть моложе 36 лет, физически и психически здоров, не иметь наследственных заболеваний или нарушений развития, у родственников первой степени родства не должно быть в анамнезе более одного случая мертворождения, неонатальной смертности, а среди женщин – более трех спонтанных абортов. Донор подвергается полному обследованию на инфекции, передаваемые половым путем, гепатит, ВИЧ и т.д. При отсутствии всех этих заболеваний, а также генетических заболеваний у ближайших родственников производится забор донорской спермы.
Иммунологическое бесплодие – карма природы. Как с ней быть?
Когда два современных совершенно здоровых разнополых человека планируют создание семьи, они продумывают все до малейших мелочей. В большинстве случаев их старания вознаграждаются удачной беременностью и рождением полноценного ребенка. Но так случается не всегда. Это и есть одной из самых больших загадок человечества.
Ведь казалось бы, как такое возможно, что мужчина и женщина без каких-либо отклонений в организме не способны зачать ребенка. Видимо причиной подобного явления становится индивидуальная непереносимость половых партнеров, которую специалисты называют иммунологическое бесплодие. О нем и пойдет речь в данной статье.
Иммунологическое бесплодие: что это такое, признаки и симптомы
Иммунологическое бесплодие – это неспособность конкретных половых партнеров без соматических и репродуктивных отклонений здоровья к зачатию. Это значит, что совершенно здоровые мужчина и женщина, потенциально способные иметь детей, не в состоянии зачать ребенка исключительно из-за индивидуальной непереносимости определенных компонентов биологических жидкостей друг друга.
Виной тому восприятие женским организмом или иммунными клетками мужчины компонентов спермы в качестве чужеродных частиц. Фактически, оба супруга могут иметь детей при условии совершения полового акта с другими половыми партнерами.
Важно помнить! Если до недавнего времени иммунологическое бесплодие рассматривалось исключительно, как невосприимчивость женским организмом компонентов спермы конкретного мужчины, то современные специалисты установили более широкие рамки этого понятия. Экспериментально доказано, что обезвреживание сперматозоидов может происходить не только после их попадания в половые пути женщины, но и в яичках мужчины по типу аутоиммунного процесса!
Клиническая картина при иммунологическом бесплодии в большинстве случаев представлена таким образом, что несмотря на сохраненные эректильные способности, активность сперматогенеза мужчины, и нормальные анатомо-функциональные особенности женского организма, полноценный во всех отношениях половой акт не приводит к наступлению беременности.
Иных проявлений иммунологического бесплодия не существует, что становится причиной длительно нераспознанной истиной причины бесплодия пары.

Причины иммунологического бесплодия
Точно установить причину возникновения иммунологического бесплодия не возможно. Все, что остается, это констатировать факт наличия данной проблемы. Как и любой патологический процесс, связанный с запуском иммунных механизмов, иммунологическое бесплодие может быть связано исключительно с врожденными или приобретенными индивидуальными антигенными свойствами каждого организма.
Нет ни одного исследования, которое четко подтвердило бы почему именно возникает подобная реакция на компоненты спермы (белки, антигены, комплексы гистосовместимости и групповой принадлежности крови). Вероятными механизмами запуска патологического процесса могут стать:
Сенсибилизация женского организма к составляющим определенной мужской спермы. Это значит, что иммунные клетки, находящиеся в шеечной или влагалищной слизи, постепенно начинают вырабатывать антитела к чужеродным для них спермальным антигенам.
При последующих половых контактах очередная порция спермы вызывает массивную миграцию иммунных клеток (лимфоцитов, макрофагов, нейтрофилов) в слизь половых путей, где и происходит молниеносное уничтожение сперматозоидов. Такой механизм характерный для классического типа иммунологического бесплодия.
Аутоиммунизация. Подразумевает выработку антител в мужском организме к компонентам собственной спермы. Процесс носит местный характер и не вызывает никаких проявлений аутоиммунных реакций в организме. В основе аутоиммунизации лежит плазменно-спермальнаяаутоагглютинация. Данная реакция представляет собой выработку антител иммунными клетками, находящимися в плазме кровеносных сосудов яичек к синтезируемой ими сперме. При этом возникает склеивание сперматозоидов в между собой, что становится причиной их неполноценности.
Намного чаще мужское иммунологическое бесплодие бывает у лиц из группы риска, которую составляют мужчины с заболеваниями органов мошонки в анамнезе (орхит и орхоэпидидимит, варикоцеле, водянка и киста семенного канатика, травматические повреждения яичек, застой спермы при нарушении проходимости семявыносящего протока).
Важно помнить! Иммунологическое бесплодие современными специалистами рассматривается неоднозначно. Это связано с возможностью его аутоиммунного типа. Установлена роль не только иммунной агрессии по отношению к собственной сперме в мужском организме, но и к компонентам фолликулярной жидкости, что запускает механизм неполноценности полученной в ходе овуляции яйцеклетки в женском!

Диагностика иммунологического бесплодия
Во избежание путаницы за иммунологическое бесплодие, в первую очередь, должны восприниматься исключительно классические его варианты, при которых женский организм не воспринимает мужских сперматозоидов, уничтожая их на пути к яйцеклетке. На практике только такой вид несовместимости может быть достоверно диагностирован.
Для этого используются специальные посткоитальные тесты и пробы, определяющие двигательную активность сперматозоидов в слизи цервикального канала конкретной женщины.
Проба Шуварского-Гунера или классический посткоитальный тест. Предполагает исследование состава и структуры слизи заднего влагалищного свода и канала шейки матки. Необходимые условия:
- Совершение полноценного полового акта, который заканчивается семяизвержением во влагалище;
- Время проведения исследования должно совпадать с датой предположительной овуляции;
- Воздержание от половых контактов накануне исследования от трех до пяти дней;
- Исключение приема любых медикаментозных препаратов, как женщиной, так и мужчиной;
- Тест проводится через 2 часа после коитуса.
Сущность теста в том, что в норме после семяизвержения в половые пути, их слизь должна содержать жизнеспособные сперматозоиды. Результаты оцениваются после изучения цервикальной и влагалищной слизи под микроскопом. Они могут быть такими:
- Тест положительный. Такое заключение будет правомочным, если в поле зрения микроскопа будут обнаружены активные сперматозоиды, обладающие способностью к поступательным движениям вперед в количестве более 10;
- Тест сомнительный. Считается в том случае, если количество сперматозоидов с активными движениями менее 10;
- Тест отрицательный. Говорит о наличии иммунологического бесплодия супружеской пары, что подтверждается полным отсутствием жизнеспособных сперматозоидов или их движениями в виде маятника.
Тест Курцрока-Миллера. Напоминает стандартный посткоиталтный тест. Отличие между ними в том, что при данной пробе исследование двигательной активности сперматозоидов производится в искусственно созданной среде, иммитирующей естественные условия. Для этого в день овуляции производится забор шеечной и слизи из заднего свода влагалища, а также сперматозоидов. Совмещают их между собой в условиях поддержания температурного режима 37?С. Такой подход исключит влияние неблагоприятных факторов в виде воспалительных и инфекционных процессов в женских половых путях на жизнеспособность сперматозоидов, что уменьшит количество ложных результатов.
На предметные стекла помещается слизь, которая соединяется со спермой полового партнёра и здоровой донорской спермой. Шестичасовое наблюдение покажет степень подвижности сперматозоидов. В случае наличия иммунологического бесплодия подвижность сперматозоидов полового партнёра значительно ниже или вовсе отсутствует по сравнению с донорскими. Для увеличения достоверности теста проводят перекрестное исследование, в ходе которого аналогичным образом совмещают сперматозоиды партнера с донорской и шеечной слизью партнерши. Результат оценивается аналогично.
Тест Изоджима. Более сложная методика, чем классический посткоиталтный тест. Ее патогенетическая основа – реакция связывания комплемента. Это значит, что для проведения пробы нужны не только сперматозоиды и шеечная слизь, но и дополнительные реагенты в виде плазмы крови половых партнеров, контрольной иммунизированной к антиспермальным антигенам сыворотки крови. В качестве источника комплемента, который будет свидетельствовать о совершении иммунной реакции используется сыворотка морской свинки.
В ходе выполнения теста сравнивают двигательную активность сперматозоидов в разных средах. Соединение сперматозоидов с плазмой женщины или мужчины, страдающих иммунологическим бесплодием, должно вызвать обездвиженность большинства из них. Выводы делают на основании сравнения количества иммобилизированных сперматозоидов после их совмещения с плазмой и цервикальной слизью. Если коэффициент этого соотношения более 2, говорят о наличии иммунологического несоответствия партнёров.
Специальные анализы крови. В диагностике иммунологического бесплодия их начали использовать сравнительно недавно. Обоснованием целесообразности стало открытие аутоиммунной агрессии против собственных половых клеток. Как у мужчин, так и у женщин с данной проблемой могут определяться неспецифические маркеры в анализах крови.
К ним относятся дисбаланс между количеством Т-клеток лимфоцитарного ряда: хелперами и супрессорами. Если первые вызывают повышение иммунной активности организма, стимулируя выработку антител к чужеродным для организма агентам и антигенам, то вторые выполняют противоположные действия.
Поэтому в крови людей, страдающих иммунологическим бесплодием количество хелперов и иммунологической индекс превышает норму. Данный способ диагностики подвергается критике некоторыми учеными в связи с возможностью возникновения указанных изменений в анализе крови по целому ряду других причин, что снижает его достоверность.

Лечение иммунологического бесплодия, или как избавиться от иммунологического бесплодия
Если речь идет о истинном иммунологическом бесплодии супружеской пары, очень тяжело помочь благополучно разрешить данную проблему. Это связано, как с ее сложностью в отношении причин и механизмов возникновения, так и отсутствием единых подходов к лечению среди специалистов. Из всех применяемых методов можно отметить такие.
Кондом-терапия. Данный метод лечения предполагает полное исключение незащищенных половых контактов между партнерами. Чем более длительным будет соблюдение этого условия, тем больше вероятность снижения сенсибилизации организма партнерши к компонентам спермы партнера. По происшествии определенного времени осуществляются попытки к зачатию естественным путем.
Гипосенсибилизирующая терапия. Проводится при помощи введения женщине на протяжении недели до овуляции глюкокортикоидных гормонов и антигистаминных препаратов. В случае отсутствия эффекта показана более продолжительная терапия.
Иммунотерапия. Считается самым противоречивым методом лечения иммунологического бесплодия. Поэтому нет ни одного нормативного документа и доказательной базы, регламентирующих необходимость и безопасность иммунотерапии при иммунологическом бесплодии. Применение таких средств, как специфический иммуноглобулин (4Ig) и блокаторы фактора некроза опухолей (инфликсимаб) находится на стадии экспериментальных исследований.
Пока нет убедительных данных не только о их эффективности, но и о безопасности. Кроме того, их использование сопряжено с большими экономическими затратами ввиду высокой стоимости.
Внутриматочная инсеминация отмытых сперматозоидов. Метод достаточно хорош в борьбе с иммунологическим бесплодием и в большей части случаев позволяет достичь беременности. В его основе лежит забор семенной жидкости мужчины, которая после специальной очистки от поверхностных антигенных комплексов вводится непосредственно в матку его половой партнерши.
Таким образом сперматозоиды минуя шеечный канал имеют возможность мигрировать в ампулу маточной трубы, где на одного из них ждет соединение с яйцеклеткой.
Экстракорпоральное оплодотворение. Данный метод, как и предыдущий, без особых затруднений позволяет решить проблему иммунологической несовместимости половых партнеров и связанного с ней бесплодия. Прибегать к ЭКО стоит только в тех случаях, когда остальные мероприятия, в том числе и внутриматочная инсеминация, оказываются неэффективными. Тем более, что подобная процедура достаточно дорогостоящая и сложная.
Лечение иммунологического бесплодия народными средствами. Проблема иммунологического бесплодия известна уже давно, но она носила разные названия. С древних времен пары, столкнувшиеся с ней, пытались решить разными способами. В первую очередь, это были средства народной медицины. Оценить их эффективность не представляется возможным, так как нет убедительных данных о результативности использования даже медикаментозных средств.
Единственное, что можно сказать с уверенностью, это безвредность средств народной медицины. Поэтому их можно использовать в комплексном лечении, предварительно посоветовавшись с лечащим врачом. Это может быть отвар или чай травы горицвета, адамова корня, шалфея, семян подорожника, спорыша и зверобоя. Можно готовить разнообразные сборы на их основе.
Иммунологическое бесплодие – серьезная проблема для любящих друг друга семейных пар. Несмотря на ограниченность доступных методов борьбы с ним, для двух людей, искренне желающих иметь детей, нет ничего невозможного.
Видео о иммунологическом бесплодии
Супружеские пары, которым ставят диагноз бесплодия, проходят множество лабораторных и инструментальных обследований. В большинстве случаев причина отсутствия беременности устанавливается. Но есть и те пары, которым ставят диагноз: бесплодие неясного генеза . Чаще всего именно эти молодые люди имеют иммунное бесплодие.
Что такое иммунное бесплодие?
На самом деле около 10-20 % всех беременностей заканчиваются выкидышем. Просто женщины об этом не знают, поскольку зародыш (эмбрион) погибает еще до того момента, как приходят очередные месячные.
В норме у женщины допускается один-два ановуляторных цикла (отсутствие овуляции), в результате которых беременность невозможна в принципе.
Поэтому и диагноз бесплодия ставят только после года неудачных попыток стать родителями при условии регулярной половой жизни партнеров.
Иммунная система – это сложная цепь взаимодействия всех органов человека, целью которой является недопущение появления «чужих» клеток ил веществ в организме человека. Благодаря иммунной системе человек способен преодолеть множество заболеваний.
При неполадках в работе иммунной системы ее клетки начинают воспринимать ткани организма как чужеродные и постепенно уничтожают их. Иммунное бесплодие развивается в случаях, когда иммунная система воспринимает какое-либо из звеньев репродуктивной системы человека как врага, «чужеродного агента».
Каковы причины иммунного бесплодия?
В норме, в результате попадания в организм какой-либо инфекции (антигена) защитной системой человека вырабатываются соответствующие антитела, чтобы блокировать продвижение микробов. В случае аутоиммунных процессов защитные системы организма принимают нормальные клетки как инфекцию и вырабатывают к ним соответствующие антитела.
В данном случае нормальным веществом (антигеном) является сперма.
Поэтому причины иммунного бесплодия можно подразделить на две основные группы:
- Выработка антител к сперме мужчины в организме женщины;
- Выработка антиспермальных антител в организме мужчины.
Почему у женщины вырабатываются антиспермальные антитела?
Наиболее частой причиной выработки антител к сперме партнера у женщины является наличие у нее каких-либо доброкачественных новообразований (опухолей) в области гениталий, изменения слизистой шейки матки (дисплазия) или хронических воспалительных процессов наружных половых органов.

В норме, слизистая оболочка шейки матки и влагалища снижает восприимчивость своих рецепторов (чувствительных волокон) к антигенам сперматозоидов партнера. Т.е. иммунные клетки половых органов женщины воспринимают сперму мужчины как свои, а не чужие клетки. В этом случае многие спермии получают шанс добраться до яйцеклетки и оплодотворить ее.
При нарушении работы данной системы в слизистой оболочке половых органов женщины вырабатываются антитела к сперме мужчины, поскольку иммунная система женщины начинает воспринимать спермии как чужеродные агенты. Антиспермальные антитела слизистой оболочки шейки матки мобилизуют спермии в группы, подвергают их агглютинации (склеиванию) и разрушают их. Соответственно, сперматозоиды лишаются возможности оплодотворить яйцеклетку.
Высокие титры антиспермальных антител (в крови – от 1/16 до 1/32, в шеечной слизи 1/8) могут с высокой вероятностью говорить о том, что имеет место иммунное бесплодие.
Почему у мужчины вырабатываются антиспермальные антитела?
В норме у мужчины выработки антител к собственной сперме не наблюдается. Т.е. антигены спермиев иммунная система воспринимает как «своих» и антител к спермиям не вырабатывает.
В большинстве случаев аутоиммунное бесплодие, т.е. выработку антител к собственной сперме провоцируют различные травмы и воспалительные процессы (заболевания) яичка, семенных протоков и т.п. Синтез антиспермальных антител происходит как в представительствах иммунной системы, так и в лимфоидной ткани мужских половых органов.
При выявлении высоких титров антиспермальных антител в крови – 1/32, и в семенной жидкости – 1/64, можно сделать вывод о том, что причиной неудачных попыток стать родителями является мужское иммунное бесплодие.
Как лечить иммунное бесплодие у женщин?
Основными путями избавления от присутствия антиспермальных антител в крови и слизистых половых органов женщины являются:
- Лечение, том числе и оперативное, воспалительных процессов и доброкачественных образований наружных и внутренних половых органов;
- Проведение мероприятий по снижению восприимчивости к сперме партнера. Это включает в себя методы механической контрацепции, исключающих проникновение спермиев во влагалище и, соответственно, выработку антител к ним организмом женщины.
В случаях барьерной контрацепции часто удается в течение года добиться того, что антиспермальные антитела полностью исчезают и, соответственно, повышаются шансы зачатия и рождения здоровых детей. В редких случаях приходится применять гормональные препараты, подавляющие работу иммунной системы.
Как лечить иммунное бесплодие у мужчин?
Строится с учетом фактора, вызвавшего бесплодие:
- Устранение воспалительных процессов и травмирующих факторов в яичках и придатках (антибактериальная терапия, оперативные вмешательства и т.п.);
- Терапия, направленная на снижение выработки антиспермальных антител в мужских половых органах. Чаще всего в данном случае назначается глюкокортикостероидная терапия: преднизолон и его аналоги в малых или больших дозах в строго определенные интервалы времени.
- В дополнение к основной программе пациенту назначается общеукрепляющее лечение, витаминные препараты, улучшающие сперматогенез.
Какие еще современные методы лечения иммунного бесплодия существуют?

В настоящее время помимо вышеперечисленных методов лечения, врач-репродуктолог может предложить супружеской паре ЭКО+ИКСИ и ВМИ.
ЭКО+ИКСИ – это экстракорпоральное оплодотворение яйцеклетки женщины с помощью одного (самого качественного) сперматозоида мужчины.
ВМИ – это внутриматочная инсеминация (введение в матку спермы партнера).
В целом, иммунное бесплодие – это трудно диагностируемая, но, во многих случаях, вполне решаемая проблема. Главное, вовремя обратиться к специалистам, не теряя драгоценного времени.
Из всех типов бесплодия иммунологическое встречается относительно редко и составляет около 10% случаев. Его причины кроются в конфликте между генами супружеской пары. Сперма после попадания в матку воспринимается как агрессивное чужеродное тело. Получается, что женская иммунная система работает аномально активно и производит антиспермальные антитела, которые уничтожают попавшую вовнутрь мужскую половую клетку. Соответственно, у сперматозоида просто нет шансов добраться до яйцеклетки, и беременность не наступает.
Вопрос о выделении иммунологического бесплодия в качестве основательной причины невозможности забеременеть остается открытым. Дело в том, что антиспермальные антитела обнаруживают и в сыворотке крови, цервикальной слизи и перитонеальной жидкости даже у здоровых женщин. Их количество может колебаться в пределах 5-65%. То есть искать нужно другую, более специфическую причину. В то же время многие специалисты назначают тест на наличие антител и пытаются проводить лечение, способное корректировать их количество.
Причина иммунологического бесплодия
Это отклонение встречается как у мужчин, так и у женщин. Как уже упоминалось выше, у женщин синтезируются в качестве реакции на сперму. Находясь в слизистой оболочке цервикального канала (реже в и трубах), они вызывают полное обездвиживание сперматозоидов, то есть их агглютинацию. Антитела образуются в результате попадания в секрет женского репродуктивного тракта спермоспецифических антигенов.
Часто появление АТ связывают с реакцией иммунной системы на различные инфекции: генитальный герпес, трихомониаз, гонорею, хламидиоз, уреа- и микоплазмоз. Также на их появление влияют хронические воспалительные заболевания половых органов (цервицит, эндометрит, сальпингоофорит), генитальный эндометриоз. В результате слишком высокой активности иммунной системы под удар попадают и сперматозоиды, причем, принадлежат ли они постоянному партнеру или случайному, разницы нет.
Бывают случаи возникновения в организме женщины аутоиммунной или аллергической реакции на антигены соответственной фолликулярной жидкости и блестящей оболочки фолликула. В теле здорового мужчины сперматозоиды не попадают в кровь, а изолированы. Поэтому защитная реакция организма на антиген может начаться только при наличии анатомических нарушений в виде паховой грыжи, варикоцеле, обструкции семявыводящих путей, крипторхизма, перекрута яичка, агенезии семявыносящих протоков. Опасны также инфекции, передающиеся половым путем, травмы и различные операции на органах малого таза или мошонке. Не проходят бесследно и хронические воспалительные заболевания (простатит, эпидидимит, орхит). Все это приводит к разрушению естественного барьера между кровеносными сосудами и семенными канальцами, организм воспринимает незнакомые клетки как враждебные и защищается.
АСАТ (антиспермальные антитела) бывают:
- спермоиммобилизирующие, приводящие к частичному или полному ступору сперматозоида;
- спермоагглютинирующие, из-за которых сперматозоиды склеиваются друг с другом, падает их скорость перемещения (иногда они просто качаются из стороны в сторону на одном месте). Конечно же, процесс оплодотворения становится невозможным.
Диагностика иммунологического бесплодия
Для того чтобы с уверенностью поставить диагноз «иммунологическое бесплодие», необходимы специфические лабораторные исследования в зависимости от пола пациента. Мужчины должны сдать кровь и сперму для проведения анализа на наличие АСАТ и анализ на ИППП (инфекции, передающиеся половым путем). При обнаружении АСАТ любым из лабораторных методов (MAR-тест, 1ВТ-тест, ИФА/ELISA и др.) можно увидеть наличие аутоиммунных реакций против сперматозоидов. Если АСАТ покрывают более 50% подвижных сперматозоидов, то ставится диагноз «мужское иммунное бесплодие». У женщин берут для анализа кровь, цервикальную жидкость, а также проводят ряд тестов на совместимость обоих партнеров. К ним относятся:
- посткоитальный тест (ПКТ) — желательно проводить после месячного использования кондома, через 6 часов после полового акта;
- проба Курцрока-Мюллера (тест позволяет оценить проникающие способности сперматозоидов в цервикальном канале в период овуляции у женщины);
- определение антител к фосфолипидам, к ДНК и к факторам щитовидной железы;
- определение генотипа супругов по HLA-антигенам II класса;
- проба Изоджима (выявляется степень неподвижности сперматозоидов);
- проба Шуварского;
- Тест по Буво-Пальмеру.
Лечение иммунологического бесплодия
Для лечения женщин применяются различного рода кортикостероиды, иммуномодуляторы и . Весь процесс направлен на подавление антиспермальных антител. В случае низкой эффективности лечения существует альтернатива в виде вспомогательных репродуктивных технологий: внутриматочная инсеминация, экстракорпоральное оплодотворение. С мужчинами все намного сложнее, так как в данный момент еще не найден эффективный способ избавления сперматозоидов от АСАТ. Единственное, что остается делать, это использовать методы искусственного оплодотворения, самым эффективным из которых считается ИКСИ — интрацитоплазматическая инъекция сперматозоида в яйцеклетку.
Народная медицина в борьбе с иммунологическим бесплодием
Существуют также народные методы лечения иммунологического бесплодия. Предлагаем вашему вниманию несколько полезных рецептов.
- Настой из красной герани. Щепотку герани заливаем кипятком и настаиваем в течение 10 минут. Можно пить по столовой ложке через полчаса после еды обоим партнерам.
- Заливаем 2 стаканами кипятка траву лапчатки гусиной 2 ст. л. Настаиваем 1 час. Принимать на пустой желудок.
- Ванна из корня валерьяны. 30 грамм измельченной травы заливаем 1 литром прохладной воды и настаиваем в течение часа. Настой кипятим 20 минут и оставляем «отдохнуть» под крышкой 5 минут. Потом процеживаем через марлю и добавляем в ванну. Принимаем ванну перед сном, вода должна быть не выше температуры тела. Курс лечения 12-14 ванн.
- Спринцевания из ромашки и календулы. 1 ст.л. ромашки и 2 ст.л. календулы заливаем кипятком и настаиваем 12 часов. Процеживаем и спринцуемся полученным настоем.
- Перемешиваем 1:1 настойку календулы и спиртовой экстракт прополиса 1% или настойку 20%. 1 ст. л. полученной смеси разводим в кипяченой теплой воде и спринцуемся 10 дней.
Специально для - Аня Лог
