Schwangere haben einen Eisprung. Früher Eisprung: Norm oder Pathologie
Eine der beliebtesten Fragen auf verschiedenen Websites und Foren zum Thema Elternschaft und Mutterschaft: Gibt es während der Schwangerschaft einen Eisprung? Schauen wir uns zunächst das Konzept selbst an.
Hier ist also die Definition dieses Konzepts im TSB (Great Sowjetische Enzyklopädie): Eisprung (von spät lat. ovulum - Hoden, Verkleinerungsform von lat. ovum - Ei), das Freisetzen einer Eizelle (Ei) aus dem Eierstock in die Körperhöhle. Während des Eisprungs kommt es zu einem Bruch der Wand des Follikels (bei Säugetieren und Menschen - dem Graafschen Vesikel), in dem sich die Eizelle befindet.
Dementsprechend schließt sich die Gebärmutter nach der Empfängnis und es werden keine neuen Eier produziert. Die Antwort auf die im Titel des Artikels gestellte Frage wird also in den meisten Fällen „Nein“ lauten. Obwohl es zu jeder Regel Ausnahmen gibt. So haben einige Frauen im ersten Monat der Schwangerschaft wiederholte Ovulation. Es kann durch Bestehen eines speziellen Tests bestimmt werden. In diesem ersten Monat besteht die Möglichkeit, dass ein zweites Ei befruchtet wird, nachdem das erste befruchtet wurde. Dies ist jedoch nur in einem sehr frühen Stadium der Schwangerschaft möglich. Bereits im zweiten Monat ist nichts dergleichen möglich, da der Muttermund von der Schleimhaut verschlossen wird, was eine erneute Befruchtung unmöglich macht. Es sind jedoch nur wenige Fälle einer Nachbefruchtung bekannt, sodass absolut nicht zu befürchten ist, dass Ihnen dies passieren wird.
Bei den ersten Anzeichen einer Schwangerschaft kann sich eine Frau aus anderen Gründen bereits vor der Verzögerung der Menstruation über die „interessante Situation“ informieren. Zum Beispiel Schwellung der Brustdrüsen. Die Brust bereitet sich auf die Milchproduktion vor. In den ersten Tagen der Schwangerschaft Schläfrigkeit und Abnahme der Blutdruck Müdigkeit und Kopfschmerzen treten auf. Wenn also eine Schwangerschaft zu erwarten ist, lohnt es sich, verschiedene Pillen oder Schmerzmittel mit größter Sorgfalt einzunehmen.
natürliche Prozesse im Körper einer Frau ist der Eisprung und die anschließende Schwangerschaft, wenn eine Empfängnis stattgefunden hat. Diese Prozesse sind miteinander verbunden, denn ohne Ovulation – der Prozess, wenn eine reife Eizelle den Follikel verlässt und für die Befruchtung durch ein Spermium bereit ist – ist eine Empfängnis unmöglich. Kann man einen Eisprung haben, wenn man bereits schwanger ist?
Physiologie des Prozesses
Die im Eierstock gereifte Eizelle ist untrennbar mit der Menstruation verbunden. Nach der Reifung verlässt es den Follikel und tritt in die Eileiter und die Gebärmutter ein. Dies führt zu einem neuen Hormondiagramm. Zu diesem Zeitpunkt fühlt sich die Frau klein Schmerzen in den Eierstöcken reichlich vorhanden transparente Auswahl aus der Scheide.
Nach dem Ausgang ist sie bereit, sich mit Sperma zu treffen. Wenn zu diesem Zeitpunkt sexueller Kontakt bestand, ist die Wahrscheinlichkeit einer Schwangerschaft hoch. Wenn es keinen Sex gab, gibt es keine Befruchtung, und infolgedessen beginnt der Körper, sich auf den Beginn der Menstruation vorzubereiten. Zusammen mit der monatlichen Blutung wird es vom Körper ausgeschieden.
Wenn eine Empfängnis stattgefunden hat, gelangt sie zuerst in die Eileiter und dann in die Gebärmutter, wo sie sich an den Wänden des Organs festsetzt, was die volle Entwicklung des Fötus bis zur Geburt selbst sicherstellt. Dann setzt die Menstruation nicht ein.
Wie hängen diese Prozesse zusammen?
Mit Beginn interessante Stelle Im Körper treten hormonelle Veränderungen auf, die von der Natur für die Erhaltung des Fötus und die volle Entwicklung des Kindes bereitgestellt werden.
Tritt der Eisprung während der Schwangerschaft auf oder nicht? Der weibliche Körper produziert kein Ei, wenn die Empfängnis stattgefunden hat und sich der Fötus entwickelt, denn wenn es nach der Reifung den Follikel verlässt, kann dies sowohl die Frau selbst als auch den Fötus bedrohen.
Selbst wenn der Eisprung nach der Empfängnis anhielt, könnte das Ei befruchtet werden, nachdem es den Follikel verlassen hat? Das ist einfach unmöglich, und die Natur sorgt dafür, dass alle Prozesse im weiblichen Körper zum richtigen Zeitpunkt ablaufen.

Mit anderen Worten, nach der Reifung ist es notwendig, dass die Empfängnis eintritt und sich der Fötus zu entwickeln beginnt. Wenn sich der Embryo bereits entwickelt, ruhen die Eierstöcke und alle Kräfte und Energien werden auf die Entwicklung des Fötus gerichtet.
Hormonelle Veränderungen, die im weiblichen Körper mit Beginn einer interessanten Situation auftreten, wirken sich ebenfalls aus Fortpflanzungsapparat. Nicht nur die Eierstöcke ruhen zu diesem Zeitpunkt, sondern nach erfolgter Empfängnis wird der Gebärmutterhals von der Schleimhaut überdeckt, und die Spermien können nicht mehr hinein.
Es kommt auch vor, dass die Eierstöcke noch ein Ei produzieren und es irgendwie befruchtet wird. Aber seine Befestigung an der Wand des Fortpflanzungsorgans wird unmöglich, weil sich dort bereits der Fötus entwickelt.
Kann es Ausnahmen geben?
Überraschenderweise ist der Vorgang besonders: Auch bei Schwangeren kann die Zelle reifen und aus dem Eierstock austreten. Es passiert sehr seltene Fälle und vielleicht auch nur in den ersten wochen. In einem frühen Stadium ist eine Befruchtung möglich, obwohl sich der Fötus bereits entwickelt, nachdem die erste Zelle an der Gebärmutterwand befestigt ist.
Wenn der Gebärmutterhals durch eine Schleimhaut blockiert ist, können die Spermien das Ei nicht mehr befruchten, da der Zugang für sie verschlossen ist. Daraus folgt, dass eine erneute Befruchtung unmöglich ist.

Wenn der Test ein positives Ergebnis zeigte?
Um festzustellen, ob während der Schwangerschaft ein Eisprung auftritt, können Sie den Test verwenden. Lassen Sie uns herausfinden, ob das Ergebnis bei einer schwangeren Frau positiv sein kann.
Es ist sicher zu sagen, dass der Test kein positives Ergebnis zeigen kann, was völlig ausgeschlossen ist.
Warum zeigt der Test manchmal zwei Streifen? Tatsache ist, dass ein Anstieg des Luteinisierungshormonspiegels bei einer Frau aus anderen Gründen verursacht wird:
- hormonelles Ungleichgewicht;
- Störungen in der Arbeit der Nieren;
- nach den Wechseljahren.
Beim Tragen eines Babys sondert die Plazenta Choriongonadotropin ab, dessen Struktur dem luteinisierenden Hormon ähnelt, was zu einem positiven Testergebnis oder eher zu einem falschen Positiv führt.
Aus dem oben Gesagten folgt, dass der Eisprung während der Schwangerschaft bei Frauen unmöglich ist. Nur manchmal kann es Ausnahmen von den Regeln geben. Die Beobachtung durch einen Arzt während der gesamten Schwangerschaft ermöglicht es Ihnen, den Verlauf zu kontrollieren und Abweichungen von der Norm zu verhindern, die während der laufenden Schwangerschaft auftreten können.
Eisprung bedeutet die Freisetzung einer befruchtungsbereiten Eizelle aus dem Eierstock in den Eileiter. Normalerweise denkt eine gesunde Frau nicht viel über dieses Phänomen nach. Fragen tauchen auf, wenn ein Paar plant, ein Baby zu bekommen. Sie sind auch für diejenigen relevant, die mit der Kalendermethode der Empfängnisverhütung auf eine Schwangerschaft verzichten.
Der Eisprung ist ein Indikator für die reproduktive Gesundheit einer Frau. Es tritt normalerweise in der Mitte auf Menstruationszyklus. Aber der menschliche Körper ist keine Maschine. Viele Faktoren beeinflussen es. Daher findet der Eisprung nicht immer zur gleichen Zeit statt, manchmal ist eine zeitliche Verschiebung möglich. Wenn dies in mehr passiert frühe Periode als die Mitte des Zyklus, dann wir redenüber den frühen Eisprung.
Der Zeitpunkt der Freisetzung des Eies aus dem Follikel fällt ungefähr in die Mitte des Menstruationszyklus. Unter dem Einfluss verschiedener Umstände oder aufgrund der physiologischen Eigenschaften einer Frau kann das Ei jedoch viel früher reifen. früher Eisprung kann bereits am 8. Tag des Zyklus beobachtet werden. Häufiger tritt dieses Phänomen bei Frauen auf, deren Menstruationsperiode 24 Tage nicht überschreitet. Aber auch bei einem Zyklus von 28 Tagen oder mehr ist ein vorzeitiger Eisprung möglich.
Es kann auf verschiedene Arten erkannt werden:
- Bestimmung der Basaltemperatur;
- Follikullometrie;
- Überwachung auf Symptome.
Messung der Basaltemperatur - klassische Methode Bestimmung des Eisprungs, zu Hause verwendet.
Es hat beide Vorteile:
- hoher Informationsgehalt;
- Authentizität.
Ebenso die Nachteile:
- die Notwendigkeit, den Aktionsalgorithmus während des Verfahrens einzuhalten (die geringste Verletzung der Messbedingungen kann das Ergebnis beeinflussen);
- Langzeitmessung bis zu sechs Monaten;
- die Notwendigkeit von Aufzeichnungen und Aufzeichnungen.
Die Technik basiert auf der Tatsache, dass in der ersten Hälfte des Zyklus die rektale Temperatur stabil ist, aber vor dem Eisprung ein starker Abfall und dann ein Anstieg auf 37 Grad auftritt.
Follikulometrie ist die genaueste Methode zur Bestimmung des frühen Eisprungs Ultraschall. Ermöglicht es Ihnen, den gesamten Prozess der Follikelreifung und des Eisprungs selbst zu verfolgen.
Ein vorzeitiger Eisprung kann durch spezielle Tests erkannt werden, die auf der Bestimmung des luteinisierenden Hormons basieren, dessen Menge einige Tage vorher ansteigt.
Sie können die vorzeitige Freisetzung des Eies durch Ihr eigenes Gefühl spüren:
- Verstopfung der Brustdrüsen und erhöhte Empfindlichkeit der Brustwarzen;
- leichter ziehender Schmerz im Unterbauch;
- erhöhte Libido;
- das Auftreten von Schleimausfluss aus der Vagina.
Eine Frau, die sensibel auf die Veränderungen in ihrem Körper hört, kann durch indirekte Anzeichen den Eisprung genau bestimmen.
Ursachen des frühen Eisprungs
Ist der vorzeitige Eisprung eine Folge von Störungen im Körper oder eine Variante der Norm? moderne Medizin kann nicht genau sagen, warum es zu einem vorzeitigen Eisprung kommt. Bei vielen Frauen kann dieses Phänomen ohne gesundheitliche Probleme auftreten und zufällig sein.
Dennoch werden die häufigsten Ursachen für einen frühen Eisprung unterschieden, darunter:
- hormonelle Veränderungen im Körper: ein Anstieg des luteinisierenden Hormons und des Östrogens (Stress, nervöse Erschöpfung führen zu solchen Hormonsprüngen);
- die Wirkung von Drogen;
- Funktionsstörung der Nebennieren;
- erhöhte Produktion von Gonadotropinen durch die Hypophyse;
- entzündliche Prozesse des Fortpflanzungssystems;
- kurzer Menstruationszyklus;
- kürzliche Abtreibung;
- Geburt (erstes Jahr);
- ein früher Eisprung tritt nach der Abschaffung von OK (orale Kontrazeptiva) auf.
Daher kann dieses Phänomen sowohl eine Norm als auch eine Folge von Funktionsstörungen des Körpers sein.
Früher Eisprung und Schwangerschaft, die Wahrscheinlichkeit einer Empfängnis
Kann ein früher Eisprung die Ursache sein? weibliche Unfruchtbarkeit? Am häufigsten tritt eine Schwangerschaft während des frühen Eisprungs auf. Wenn der früh gereifte Follikel voll ausgebildet ist und gesunde Spermien in den Körper eingedrungen sind, kann es durchaus zu einer Empfängnis kommen. Doch für die Erhaltung und Entwicklung einer befruchteten Eizelle sind bestimmte Voraussetzungen notwendig, zum Beispiel eine geeignete Gebärmutterschleimhaut.

Daher ist das vorzeitige Eindringen des Eies in den Eileiter nicht das Haupthindernis für die Mutterschaft. Eine Frau, die mit vorzeitiger Follikelreifung konfrontiert ist, z erfolgreiche Konzeption Sie müssen wissen, an welchem Tag des Zyklus der früheste Eisprung stattfinden kann.
Folgen eines vorzeitigen Eisprungs
Ein vorzeitiger Eisprung hat Folgen wie eine ungewollte Schwangerschaft oder umgekehrt sein Ausbleiben, da bei der Berechnung der Follikelreifungszeit ein Fehler vorliegt. das Hauptproblem liegt nicht in der Möglichkeit selbst, sondern in der Festlegung der Daten, an denen eine Empfängnis wahrscheinlich ist. Eine Frau versucht an den Tagen schwanger zu werden, an denen dies nicht mehr möglich ist, weil der Follikel früher als erwartet gereift ist.
Wenn eine Frau einen frühen Eisprung bei sich vermutet und eine Schwangerschaft wünschenswert ist, muss ein Gynäkologe zur Untersuchung kontaktiert werden, um die Ursachen einer Zyklusstörung festzustellen und diese zu normalisieren.
Für Frauen, die durch die „Kalender“-Methode geschützt sind, ist es wichtig zu bedenken, dass sich früher Eisprung und Empfängnis nicht vollständig ausschließen. Diese Methode ist selbst für diejenigen, deren Körper wie eine Uhr funktioniert, nicht zuverlässig kritische Tage immer pünktlich ankommen.
Wie man den Ovulationszyklus normalisiert
Es ist unmöglich, den Zeitpunkt des Eisprungs selbst zu normalisieren. Bevor Sie sich für die Therapierichtung entscheiden, müssen Sie herausfinden, warum dieses Problem auftritt. Wenn eine Frau 5 oder mehr Tage vor der normalen Periode ständig Eisprung hat, muss dieser Zustand diagnostiziert und behandelt werden. Oft verschwindet das Problem, wenn es möglich ist, die Fehlfunktionen in den Organen zu beheben, die den frühen Eisprung verursacht haben.
Wenn das Problem fällig ist hormonelle Störungen, besteht der Behandlungsverlauf aus einer Therapie mit hormonhaltigen Arzneimitteln. Medikamente oft in den Bauch gespritzt. Während der Behandlung ist eine ständige medizinische Überwachung des Hormonspiegels im Blut erforderlich.

Frauen mit vorzeitiger Follikelreifung benötigen die folgenden vorbeugenden Maßnahmen:
- Einhaltung des Arbeits- und Ruheregimes;
- Minimierung von Stresssituationen;
- Raucherentwöhnung und Begrenzung des Alkoholkonsums;
- Stärkung der Immunität;
- Einnahme von Vitaminkomplexen;
- ausgewogene Ernährung.
Ein früher Eisprung kann bei jeder Frau mit kurzen und langen Zyklen beobachtet werden. Wenn dieses Phänomen episodisch ist, ist in der Regel keine medizinische Behandlung erforderlich. Die ständige vorzeitige Reifung des Follikels macht es notwendig, einen Arzt aufzusuchen, um die Ursachen zu ermitteln und den Zyklus zu korrigieren. Ein früher Eisprung schließt eine Empfängnis nicht aus, woran Frauen denken sollten, für die dies nicht wünschenswert ist. Wenn das Erscheinen eines Kindes geplant ist, müssen Sie daran denken, dass das Ei vorzeitig freigesetzt wird Bauchhöhle wird kein unüberwindbares Hindernis sein. Mit der richtigen Behandlung und Vorbeugung wird die Schwangerschaft definitiv kommen!
Nützliches Video zur Bestimmung des Ovulationstages
Gefällt mir!
Ausbleibender Eisprung ist eine der Hauptursachen für weibliche Unfruchtbarkeit. Denn wenn kein vollwertiges Ei aus dem Eierstock freigesetzt wird, ist der Befruchtungsprozess unmöglich. Daher ist es notwendig, medizinische Hilfe in Anspruch zu nehmen, um die Ursachen zu identifizieren und zu beseitigen, die diesen Zustand im weiblichen Körper verursachen.
Bevor Sie zu Verletzungen des Eisprungs übergehen, müssen Sie das Konzept selbst und die normale Funktionsweise des Mechanismus verstehen.
Der Eisprung (vom lateinischen "Ovulla" - Hoden) ist der Prozess der Freisetzung einer reifen Eizelle aus dem Eierstock, wenn der Follikel unter dem Einfluss hormoneller Faktoren platzt. Tritt einmal während jedes Menstruationszyklus auf. Ein reifer Follikel ist ein Fläschchen mit flüssigem Inhalt und einem Ei in dieser Umgebung.
Der Reifungsprozess beginnt unmittelbar nach dem Einsetzen des ersten Monatsblutungstages. Dieser komplexe Mechanismus wird durch das Hypothalamus-Hypophysen-System des Gehirns reguliert. Sie trägt zur Reifung eines dominanten Follikels bei, der alle anderen in der kortikalen Schicht der Eierstöcke an Größe deutlich übersteigt. Das Hormon, das für die Reifung des dominanten Follikels verantwortlich ist, wird als follikelstimulierend bezeichnet (produziert von der Hypophyse).
Meistens findet der Eisprung in der Mitte des Zyklus statt. Wenn der Menstruationszyklus einer Frau beispielsweise 28 Tage dauert, findet der Eisprung am 14. Tag statt. Abweichungen von diesem Medianwert gelten jedoch als normal.

Nachdem die reife Eizelle den Ovarialfollikel verlassen hat, tritt sie in den Eileiter ein. Seine Förderung wird durch die motorische Aktivität der Zotten erleichtert Eileiter. Normalerweise drin Eileiter Befruchtung einer reifen weiblichen Fortpflanzungszelle erfolgt. Ohne Befruchtung stirbt das Ei in 12-36 Stunden ab und anstelle des geplatzten Follikels bildet sich ein Gelbkörper. Es ist eine temporäre Drüse, die das Hormon Progesteron synthetisiert. Auch die Bildung des Corpus luteum wird von der Hypophyse unter dem Einfluss des luteinisierenden Hormons reguliert.
Progesteron spielt eine wichtige Rolle bei der Vorbereitung der Gebärmutter auf eine beabsichtigte Schwangerschaft. Und wenn keine Befruchtung stattgefunden hat und die Eizelle abgestorben ist, bildet sich das Corpus luteum zurück: Es wird kleiner und schüttet immer weniger Progesteron aus. So beginnt die Menstruation, bei der die Schleimhaut der Gebärmutter abgestoßen wird. Ab dem ersten Tag der Menstruation wird der Menstruationszyklus gezählt.
Gründe für keinen Eisprung

Das Ausbleiben des Eisprungs wird mit dem Begriff Anovulation bezeichnet (die Vorsilbe „an“ bedeutet Negation). Die Gründe dafür sind sehr vielfältig. Außerdem sollte zwischen physiologischer und pathologischer Anovulation unterschieden werden.
Natürliche oder physiologische Anovulation umfasst:
- Pubertät (normalerweise innerhalb von 2 Jahren nach der ersten Menstruation);
- Schwangerschaft;
- Zeit nach der Geburt;
- Stillzeit (Stillen);
- postmenopausale Periode (Wechseljahre);
- das Ausbleiben des Eisprungs ist bei regelmäßiger Menstruation erlaubt gesunde Frau während 1-2 Menstruationszyklen pro Jahr;
- die Verwendung von hormonellen Kontrazeptiva (ihre Wirkung zielt darauf ab, den Eisprung zu unterdrücken, und selbst nach dem Absetzen des Arzneimittels können mehrere aufeinanderfolgende Zyklen ohne Eisprung vergehen).

Die häufigsten Ursachen für das pathologische Ausbleiben des Eisprungs sind:
- Signifikante Gewichtszunahme oder -abnahme. Es ist bekannt, dass Fettleibigkeit sich verändert Hormoneller Hintergrund Körper der Frau, und dies kann eine Anovulation verursachen. Allerdings weiß nicht jeder, dass bei einem signifikanten Gewichtsverlust auch kein Eisprung auftritt. Dem Körper fehlen einfach die notwendigen Ressourcen, um vollwertige Keimzellen zu produzieren.
- Endokrine Pathologie. Am häufigsten wird die Anovulation durch Erkrankungen der Schilddrüse (Hypo- oder Hyperthyreose) verursacht. Pathologie der Nebennieren kann auch zu einem Mangel an Eisprung führen.
- Pathologie des Hypothalamus-Hypophysen-Systems. Dieses System ist zentral für die Regulierung des Eisprungs. Verstöße gegen dieses System können zu Folgendem führen:
- Kopfverletzung;
- Durchblutungsstörungen des Gehirns;
- Hypophysentumor;
- eine Zunahme der Produktion des Hormons Prolaktin durch die Hypophyse;
- Funktionsstörungen des Hypothalamus.

- Gynäkologische Erkrankungen. Das häufigste Problem des weiblichen Genitalbereichs sind polyzystische Eierstöcke, bei denen sich nicht nur die Funktion, sondern auch die Struktur der Eierstöcke verändert.
- Fehlbildungen der Eierstöcke. Nicht der häufigste Grund für das Ausbleiben des Eisprungs, aber viel schwieriger zu beeinflussen.
- Entzündliche und Infektionskrankheiten. Die Gefahr dieser ziemlich häufigen Ursache der Anovulation besteht darin, dass bei unsachgemäßer Behandlung ein Übergang von einem akuten Krankheitsverlauf zu einem chronischen möglich ist. Und es ist viel schwieriger, mit einem solchen asymptomatischen trägen Prozess umzugehen. Oft sind nach entzündlichen Erkrankungen ovulationsstimulierende Medikamente erforderlich.
- übertrieben körperliche übung. Häufiger betrifft es Profisportler. Vor allem bei geringem Körpergewicht, wie zum Beispiel bei Sportlern oder Ballerinas. Dies kann zu einer Unterdrückung der Produktion von Hormonen führen, die für die Follikelreifung verantwortlich sind.
- Betonen. Dies kann als akute schwere Stresssituation (z.B. Verlust Geliebte) und chronischem Stress. Antworten Weiblicher Körper lässt Sie nicht lange warten und äußert sich in einer Verletzung des Menstruationszyklus oder einem vollständigen Ausbleiben des Eisprungs. Auch ein Wechsel des Klimas oder des Arbeitsplatzes kann eine Belastungssituation für den Körper sein.
- Einnahme bestimmter Medikamente. Kann den Eisprung stören langfristige Nutzung hormonelle Medikamente oder einige Antidepressiva. Es kann einige Zeit dauern, bis die Ovulationsfunktion nach dem Absetzen des Medikaments wiederhergestellt ist. Und manchmal greifen sie auf die medikamentöse Stimulation des Eisprungs zurück.
Fehlender Eisprung: Anzeichen

Natürlich wird die Symptomatologie in den Vordergrund treten. Hauptgrund, die eine Verletzung oder Abwesenheit des Eisprungs verursacht hat. Aber es gibt auch gemeinsame Manifestationen:
- unregelmäßiger Menstruationszyklus dauerhafter Natur (eine Ausnahme ist ein regelmäßiger Zyklus mit Anovulation aus physiologischen Gründen);
- Mangel an Menstruation oder Amenorrhoe - ein chronisches Fehlen des Eisprungs kann zu diesem Phänomen führen;
- sehr unregelmäßiger Menstruationszyklus - Oligomenorrhoe;
- lang und starke Menstruation. Aufgrund des hormonellen Ungleichgewichts während der Anovulation wächst die Schleimhaut des Endometriums der Gebärmutter übermäßig. Daher tritt zu Beginn der Menstruation eine ungleichmäßige Abstoßung auf. Vielleicht Uterusblutungen, die nicht mit dem Menstruationszyklus verbunden sind;
- Wenn die Ursache der Anovulation polyzystische Eierstöcke oder eine eingeschränkte Nebennierenfunktion sind, kann Hirsutismus auftreten (übermäßige Behaarung im Gesicht und an den Extremitäten entlang männlicher Typ), Akne und Fettleibigkeit;
- bei einem erhöhten Gehalt des Hormons Prolaktin im Blut (Hyperprolaktinämie) werden Veränderungen der Brustdrüsen (Mastopathie) beobachtet;
- Veränderung der Manifestationen des prämenstruellen Syndroms;
- Unmöglichkeit der Empfängnis - wenn eine Schwangerschaft eintritt, tritt das Problem auf, den Fötus zu tragen;
- Veränderung der Basaltemperatur.
Fehlender Eisprung: Diagnose

Wenn Sie Symptome von Ovulationsstörungen bemerken, sollten Sie unverzüglich einen Arzt aufsuchen. Der Gynäkologe führt eine obligatorische Diagnose durch.
- Gründliche Befragung über den Menstruationszyklus: seine Regelmäßigkeit, subjektive Empfindungen, die die Menstruation begleiten, starke Blutungen. Informationen über frühere Krankheiten, chirurgische Eingriffe und Verletzungen, gynäkologische Manipulationen werden ebenfalls wichtig sein.
- Allgemein u gynäkologische Untersuchung. Es ermöglicht Ihnen, die korrekte Entwicklung des weiblichen Genitalbereichs zu beurteilen und die klinischen Manifestationen der Anovulation zu erkennen.
- Messung der Basaltemperatur. Eine Frau führt diese einfache Diagnosemethode für mehrere Menstruationszyklen (in der Regel mindestens 3) alleine zu Hause durch. Es besteht in der täglichen Messung der Temperatur im Rektum. Die Technik basiert auf der Eigenschaft des Hormons Progesteron (das vom Gelbkörper produziert wird), die Temperatur zu erhöhen. Diese einfache Manipulation hat mehrere Funktionen:
- Sie müssen sicherstellen, dass keine entzündlichen und infektiösen Erkrankungen sowie Erkrankungen des Urogenitalsystems vorliegen.
- Sie können ein Quecksilber- oder Digitalthermometer verwenden.
- die Messung sollte ab dem ersten Tag der Menstruation (d. h. dem Beginn des Zyklus) beginnen;
- die Basaltemperaturmessung erfolgt ausschließlich in den Morgenstunden (vorzugsweise zur gleichen Zeit);
- die Gesamtschlafzeit sollte mindestens 6 Stunden betragen;
- das Thermometer wird unmittelbar nach dem Aufwachen ca. 3-4 cm in das Rektum eingeführt, ohne die Körperposition zu verändern (daher ist es besser, es abends neben sich zu legen);
- Messdauer 3 Minuten;
- es ist verboten, am Vortag alkoholhaltige Flüssigkeiten zu trinken;
- Sie können in der Zeit vor der Temperaturmessung keinen Sex haben;
- bei der Einnahme von Hormonpräparaten wird keine Messung durchgeführt.
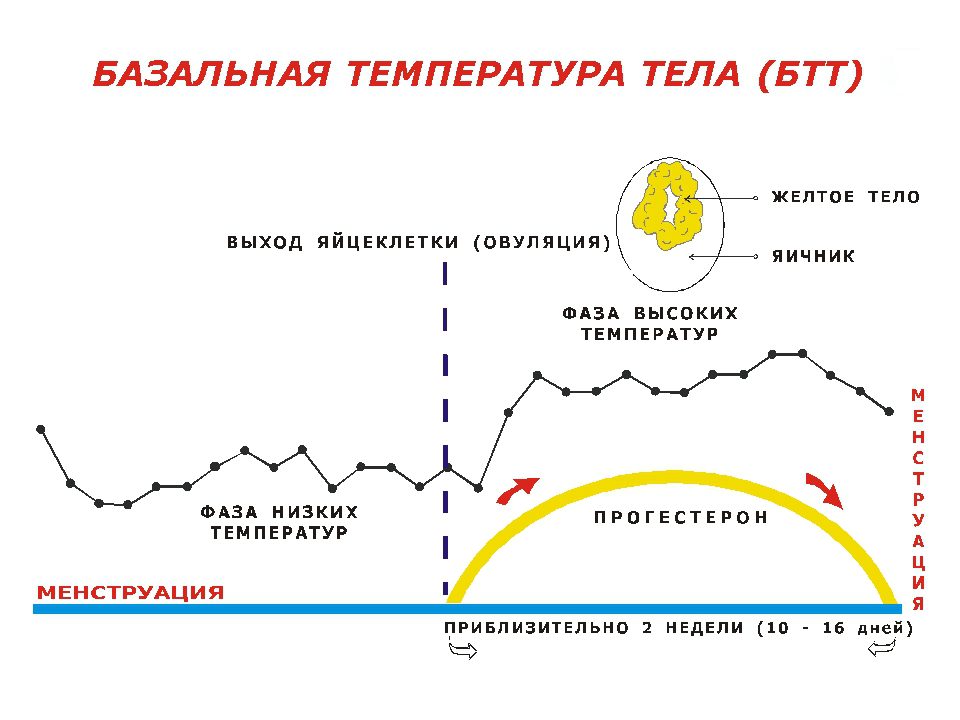
Die erhaltenen Ergebnisse werden in ein Diagramm eingetragen: Die Tage des Zyklus werden auf der horizontalen Achse markiert und die Temperaturdaten werden auf der vertikalen Achse widergespiegelt.

In der 1. Phase des Menstruationszyklus (vor dem Eisprung) Basaltemperatur wird innerhalb von 37 0 C liegen. Am Tag vor dem Einsetzen des Eisprungs nimmt sie normalerweise etwas ab. Und wenn der Eisprung eintritt, steigt die Basaltemperatur auf 37,2-37,4 0 C. Daher erscheint ein Temperatur-„Splash“ auf dem Diagramm. Sein Fehlen weist auf einen monophasischen Zyklus hin, was bedeutet, dass das Fehlen eines Eisprungs am wahrscheinlichsten ist. Überstürzen Sie jedoch keine Selbstdiagnose: Stellen Sie Ihrem Arzt die Diagrammdaten zur Verfügung.
- Zusätzlich müssen Sie möglicherweise einen Ovulationstest durchführen. Der Test wird in einer Apotheke gekauft und wie ein Schwangerschaftstest durchgeführt. Der Spiegel des luteinisierenden Hormons im Urin wird bestimmt. Es ist notwendig, den Test einige Tage vor dem Datum des erwarteten Eisprungs zu beginnen. Verwenden Sie für eine ungefähre Berechnung die Formel: Anzahl der Tage des Menstruationszyklus minus 17. Dann wird der Test täglich bis zum Eisprung oder zum Einsetzen der Menstruation durchgeführt. Bei der Interpretation des Tests ist zu beachten, dass beispielsweise bei polyzystischen Ovarien die Konzentration des luteinisierenden Hormons erhöht ist.
- In Zukunft werden Blutuntersuchungen durchgeführt, um den Hormonspiegel im Blut zu bestimmen: Prolaktin, follikelstimulierende (FSH), luteinisierende (LH), Cortisol, Progesteron und Schilddrüsenhormone (zur Bestimmung der Schilddrüsenfunktion). Bei Frauen mit polyzystischen Ovarien und äußeren Anzeichen wie Hirsutismus wird zusätzlich der Testosteronspiegel untersucht.
- Wenn der Arzt vermutet, dass die Ursache eine Verletzung der zentralen Verbindung bei der Regulierung des Ovulationsprozesses ist - ein Versagen des Hypothalamus-Hypophysen-Systems - kann eine Kraniographie verordnet werden. Dies ist eine Röntgenuntersuchung des Schädels, um einen Hypophysentumor zu erkennen. Für eine genauere Untersuchung der Gehirnstrukturen kann die Magnetresonanztomographie (MRT) verwendet werden.
- Ultraschall hilft dabei, strukturelle Veränderungen in den Eierstöcken (z. B. bei polyzystischen Erkrankungen, Tumoren) und entzündliche Manifestationen zu erkennen und das Vorhandensein oder Fehlen von Ovulationszeichen (Anzahl der Follikel und deren Größe, Dicke des Endometriums usw.) zu bestimmen. Von besonderer Bedeutung ist der Nachweis des dominanten Follikels. Sein Fehlen weist auf eine Anovulation hin. Ultraschall für die Zuverlässigkeit wird wiederholt über mehrere Menstruationszyklen durchgeführt.
- Mögliche diagnostische Kürettage des Endometriums. Dieses Verfahren wird durchgeführt, um die strukturellen Veränderungen im Endometrium sichtbar zu machen, die unter dem Einfluss von Hormonen auftreten, die direkt am Eisprung beteiligt sind.
Fehlender Eisprung: Behandlung

Unter Berücksichtigung der Tatsache, dass das Fehlen des Eisprungs keine eigenständige Krankheit ist, sollte die Behandlung zunächst darauf abzielen, die Ursache zu beseitigen, die diesen pathologischen Zustand verursacht hat.
- In einigen Fällen reicht es aus, wenn eine Frau ihren Lebensrhythmus ändert und ihre Ernährung normalisiert. Manchmal kann der Eisprung mit solchen Veränderungen im nächsten Zyklus auftreten. Es wurde beobachtet, dass eine Gewichtsabnahme bei übergewichtigen Personen um nur 10 % des verfügbaren Körpergewichts in der Lage ist, den Eisprung wiederherzustellen.
- Wenn die Ursache der Anovulation die Pathologie der Schilddrüse ist, wird eine Hormonersatztherapie (Schilddrüsenhormone) verschrieben.
- Bei Hyperprolaktinämie verschreibt der Arzt Medikamente, die helfen, den Prolaktinspiegel im Blut zu senken (z. B. Bromkriptin, Parlodel). Sie müssen diese Medikamente nicht einnehmen, wenn der Prolaktinanstieg im Blut einfach ist. Nur bei einer signifikanten Überschreitung der Norm dieses Hormons sollte eine medikamentöse Behandlung verordnet werden. Und das Ergebnis wird in einer Laborstudie dreimal bestätigt.
- Es ist wichtig, psycho-emotionale Störungen bei Frauen zu beseitigen.
Wenn es nicht möglich war, den Eisprung wiederherzustellen, indem die Ursachen beseitigt wurden, die zu seinem Auftreten beigetragen haben, wenden Sie sich an medizinische Präparate. Ihre Wirkung zielt auf die künstliche Stimulation des Eisprungs ab.
- Clostilbegit (Clomifen). Seine Verwendung fördert die Synthese von gonadotropen Hormonen: FSH, LH und Prolaktin, wodurch der Ovulationsprozess stimuliert wird:
- wenn der Menstruationszyklus der Frau erhalten bleibt, beginnt der Empfang am 5. Tag des Zyklus.
- einmal zu 50 mg (1 Tablette) eingenommen;
- es ist obligatorisch, das Follikelwachstum mit Ultraschall zu kontrollieren;
- mit positiver Wirkung tritt der Eisprung am 11.-15. Tag des Menstruationszyklus auf;
- in Abwesenheit des Eisprungs wird die Behandlung im nächsten Zyklus mit einer Erhöhung der Dosis auf 100 mg (2 Tabletten) fortgesetzt;
- bei einem negativen Ergebnis der Restimulation die Behandlung erneut mit einer Dosis von 100 mg wiederholen;
- bei Unwirksamkeit aller Versuche kann die Restimulation des Eisprungs erst nach 3 Monaten durchgeführt werden;
- Die Kursdosis sollte 750 mg nicht überschreiten;
- die Einnahme des Medikaments ist bei Ovarialzysten kontraindiziert, ernsthafte Krankheit Leber, Gebärmutterblutung in der Vergangenheit Sehbehinderung und onkologische Prozesse;
- unkontrollierte Einnahme und Überschreitung der empfohlenen Dosen können zu einer vorzeitigen Beeinträchtigung der Ovarialfunktion führen;
- Das Medikament sollte nicht mit einem anfänglich niedrigen Östrogenspiegel verwendet werden, da sonst während der Einnahme des Medikaments sein Spiegel noch weiter sinken kann.
- Menogon. Wird in injizierbarer Form verwendet. Enthält FSH und LH jeweils 75 IE. Fördert das Wachstum der Eierstöcke und stimuliert deren Entwicklung. Das Behandlungsschema wird vom behandelnden Arzt individuell ausgewählt. Die Kontraindikationen für die Anwendung sind die gleichen wie bei Klostilbegit.
- Puregon. Enthält FSH, das durch Methoden gewonnen wird Gentechnik. Stimuliert das Wachstum und die Reifung der Follikel und normalisiert auch die Synthese von Steroidhormonen im weiblichen Fortpflanzungssystem. Es wird in Form von Injektionen angewendet. Nach einer Behandlung mit Purigon wird die Verabreichung empfohlen Choriongonadotropin human (hCG), um das Endstadium der Reifung der Follikel einzuleiten.
- Duphaston. Dieses synthetische Progesteron wird häufig ohne Eisprung eingesetzt. Erhältlich in Tabletten von 10 mg. Sein Vorteil gegenüber anderen Analoga besteht darin, dass es keine androgenen Nebenwirkungen hat, die für jede Frau unerwünscht sind (männlicher Haarwuchs, Senkung der Stimme usw.). Darüber hinaus ist das synthetische Analogon viel stärker als das natürliche Hormon Progesteron.

Allerdings müssen Sie wissen, dass das Medikament Duphaston in der 1. Phase des Menstruationszyklus (also vor dem Eisprung) nicht eingenommen werden darf: Es kann den Eisprung verhindern. Daher wird Dufaston in der 2. Phase des Zyklus (in der Regel vom 14. bis zum 25. Tag des Menstruationszyklus, 1 Tablette pro Tag) angewendet. Viele Ärzte gehen auf Nummer sicher und stellen, um den Eisprung nicht zu unterbrechen, zunächst sicher, dass der Eisprung stattgefunden hat, und beginnen erst dann mit der Behandlung mit Duphaston. Und wenn die Empfängnis während der Einnahme des Arzneimittels aufgetreten ist, wird die Behandlung während des ersten Trimesters der Schwangerschaft fortgesetzt, ohne die Dosierung zu reduzieren. Es behindert spontane Fehlgeburt. Ein solcher Behandlungsansatz ist jedoch gerechtfertigt, wenn die Produktion von Progesteron durch den eigenen Körper auf einem niedrigen Niveau ist. Andernfalls ist es möglich, bei der Zufuhr von synthetischem Progesteron von außen dafür zu sorgen, dass Ihr eigener Gelbkörper dieses Hormon nicht mehr produziert.
- Utroschestan. Im Gegensatz zu Duphaston enthält es kein synthetisches, sondern natürliches mikronisiertes Progesteron. Erhältlich in Kapseln mit 100 und 200 mg.
Sie sollten immer daran denken, dass eine Hormontherapie ein schwerwiegender Eingriff in den Körper ist, und Sie sollten eine solche Behandlung nicht auf die leichte Schulter nehmen. Bevor Sie damit fortfahren, müssen Sie sicherstellen, dass alle verfügbaren Methoden bei der Behandlung der Anovulation und hat alle notwendigen Untersuchungen bestanden, um die Gründe für das Ausbleiben des Eisprungs zu ermitteln.

Von Nebenwirkungen hormonelle Stimulation sind möglich:
- Probleme mit dem Magen-Darm-Trakt;
- Probleme mit dem zentralen Nervensystem;
- Zystenbildung;
- Verschlimmerung von Hormonstörungen;
- frühe Menopause (es gibt eine Erschöpfung der Funktionsfähigkeit der Eierstöcke);
- Gewichtszunahme;
- die Entstehung von Mehrlingsschwangerschaften.
Auf keinen Fall sollten hormonelle Medikamente allein verwendet werden! Die Stimulation muss zwingend unter ärztlicher Aufsicht und Ultraschallüberwachung durchgeführt werden. Nur so lässt sich nachvollziehen, wie der Körper einer Frau auf ein bestimmtes Medikament reagiert und negative Auswirkungen rechtzeitig erkennen. Andernfalls kann die unkontrollierte Einnahme von Hormonpräparaten nicht nur zu einer schlechten Gesundheit beitragen, sondern auch lebensgefährlich sein.
So bestimmen Sie den Tag des Eisprungs: Video
