Schmerzen im Eileiter verursacht. Anzeichen einer Eileiterschwangerschaft
Es ist bekannt, dass die Pathologie und die Norm anfangs in den Zeichen sehr ähnlich sind. Aber es gibt auch Unterschiede. Sie müssen rechtzeitig bemerkt und die erforderlichen Maßnahmen ergriffen werden.
Eine absolut asymptomatische pathologische Schwangerschaft entwickelt sich nicht! Es ist möglich, dass der Patient einige „Glocken“ nicht wahrnimmt.
Normalerweise treten die ersten Symptome einer Eileiterschwangerschaft zwei Wochen nach dem Tag des Eisprungs auf. Und Abtreibung tritt spontan nach 6-8 Wochen auf. In diesem Intervall ist es notwendig, die Pathologie festzustellen.
Zu den diagnostischen Anzeichen gehören:
- Schmerzen;
- atypischer Ausfluss;
- nicht gut fühlen.
Schauen wir uns jede Gruppe genauer an.
Welche Schmerzen sind bei einer Eileiterschwangerschaft möglich?
 Der schmerzhafteste Ort ist der Bauch. Außerdem ist der Schmerz sofort nur links und manchmal nur rechts lokalisiert - wo er auftritt pathologischer Prozess. Mit dem Wachstum des Embryos verstärkt sich der schmerzhafte Zustand und breitet sich auf den gesamten Bauch aus. Eine Frau empfindet solche Schmerzen als Schmerzen. Es ist permanent, und manchmal ist es scharf, stachelig.
Der schmerzhafteste Ort ist der Bauch. Außerdem ist der Schmerz sofort nur links und manchmal nur rechts lokalisiert - wo er auftritt pathologischer Prozess. Mit dem Wachstum des Embryos verstärkt sich der schmerzhafte Zustand und breitet sich auf den gesamten Bauch aus. Eine Frau empfindet solche Schmerzen als Schmerzen. Es ist permanent, und manchmal ist es scharf, stachelig.
Anfangs ist die Schmerzintensität gering. Der Patient bemerkt diese Anzeichen möglicherweise nicht. Besonders wenn gegebener Zustand entstand zum ersten Mal. Schließlich treten ähnliche Schmerzen normalerweise in der Gebärmutter auf. Diese Tatsache erklärt sich aus der Dehnung seiner Wände, die darauf zurückzuführen ist rapider Anstieg Fötus. Ohne Erfahrung ist es unwahrscheinlich, dass eine Frau die ersten Anzeichen der Krankheit selbst erkennt.
Die unphysiologische Entwicklung des Embryos kann wie die normale Schmerzsyndrome in der Brust hervorrufen. Weiblicher Körper bereitet sich intensiv auf die Ernährung des Kindes vor. Dementsprechend schwellen die Brustdrüsen an. Auch Schmerzempfindungen beim Stuhlgang sind nicht ausgeschlossen.
Wenn Blut in das Bauchfell eindringt, ist der Schmerz im Unterleib und anderen Körperteilen lokalisiert. Dieser Zustand ist sehr gefährlich, die Suche nach medizinischer Hilfe ist äußerst notwendig!
Menstruation während der Eileiterschwangerschaft
Es ist seit langem bekannt, dass die Menstruation während einer unkomplizierten Schwangerschaft ausbleibt. Obwohl es manchmal welche gibt gefährliche Sekrete Blut. Aber normal kann man das nicht nennen. Was ist mit Pathologie?
Der Körper definiert zunächst die ektopische Pathologie als Norm und beginnt, sich auf die Geburt eines Kindes vorzubereiten. Infolgedessen stoppt die Menstruation. Dies geschieht, weil die Entwicklung des Fötus, wo immer sie auftritt, die Freisetzung des "Schwangerschaftshormons" - Progesteron - beinhaltet.
Ein kleiner Ausfluss während einer Eileiterschwangerschaft ist jedoch möglich. In gewisser Weise ähneln sie der Menstruation. Dies ist jedoch eine Blutung, die aufgrund eines Kapillarrisses beginnt. Ein Zeichen für eine Blutung ist eine hellere Farbe des Blutes. 60 % der Patienten haben diese Symptome. Sie können als die ersten "Glocken" der Unordnung im Körper bezeichnet werden. Neben Blutungen kann es zu ziehenden Schmerzen kommen. Normalerweise ist seine Lokalisation der Unterbauch mit einer Verschiebung nach links oder rechts. Darüber hinaus sollte eine Frau solche Signale nicht verpassen.
Die folgende Gruppe von Symptomen:
- Ohnmacht oder Ohnmacht;
- Druckverlust;
- Schwere im Perineum;
- unkritischer Temperaturanstieg;
- Darmschmerzen;
- Durchfall;
- Brechreiz;
- Schwindel.
Manchmal tut meine Schulter weh. Dies passiert normalerweise, wenn eine Frau lügt. Es schien, was ist die Verbindung zwischen der Schulter und der Schwangerschaft? Wie auch immer es ist. Wenn innere Blutungen auftreten, kann der Zwerchfellnerv gereizt werden und Schmerzen verursachen.
Wenn die Schwangerschaft der Patientin nicht typisch ist, muss sie dringend einen Arzt aufsuchen. Warten Sie nicht auf Schäden an Organgewebe und schlimme Folgen.
Wie wird eine ektopische Pathologie diagnostiziert?
Jetzt hat die Medizin ein großes Arsenal an Möglichkeiten, um einen gefährlichen Zustand zu diagnostizieren. Eine rechtzeitige Diagnosestellung ist eine wichtige Aufgabe. Schließlich hängt davon der weitere Zustand der Frau ab. Natürlich ist es schwierig, die ektopische Pathologie anhand äußerer Symptome zu identifizieren.
Jede Person kann sich aufgrund der meisten unwohl fühlen Aus verschiedenen Gründen. Aber das Auftreten von schmerzhaften Empfindungen im Unterleib, zusätzlich zu Schmierblutungen, lässt vermuten, dass etwas nicht stimmte. Dann müssen Sie dringend eine Untersuchung in der Klinik durchführen.
Basierend auf den anfänglichen Beschwerden des Patienten kann der Arzt von einer ektopischen Pathologie ausgehen und die erforderlichen Studien durchführen. Die Hauptsache ist, rechtzeitig vor dem Schaden am Rohr und dem Schockzustand zu sein.
Wenn die Behandlung vor der Unterbrechungsphase durchgeführt wird, dann ist der Patient nichts gefährdet, sondern in gefährliche Begriffe selbst eine Operation kann nicht retten – bis zu 30 % der Patienten sterben. Darüber hinaus erhöht eine eileitererhaltende Operation die Chancen der Patientin auf eine erneute Schwangerschaft und das Tragen eines normalen Babys. Dies ist bei rechtzeitiger Behandlung möglich.
Welche Abklärungsverfahren führt ein Gynäkologe durch?
Zunächst sieht die Größe der Gebärmutter aus. Ihre Diskrepanz zum Gestationsalter lässt darauf schließen, dass sich kein Embryo in der Gebärmutterhöhle befindet. Danach untersucht der Arzt das Blutbild, untersucht den Urin.
 Dieser Indikator ist sehr informativ. Normalerweise steigt es täglich. Verdoppelt sich alle zwei Tage. Es ist einfach, die Dauer der Schwangerschaft zu bestimmen. Bei der Pathologie steigt hCG jedoch praktisch nicht an. Um sicherzugehen, müssen Sie wiederholt mit Unterbrechungen Blut spenden. Durch niedriges Niveau HCG während der Schwangerschaft wird nach seiner Natur beurteilt. Eine solche Studie ist nicht die Hauptsache bei der Diagnose, aber basierend auf ihren Ergebnissen beginnt der Arzt eine weitere Untersuchung des Zustands des Patienten.
Dieser Indikator ist sehr informativ. Normalerweise steigt es täglich. Verdoppelt sich alle zwei Tage. Es ist einfach, die Dauer der Schwangerschaft zu bestimmen. Bei der Pathologie steigt hCG jedoch praktisch nicht an. Um sicherzugehen, müssen Sie wiederholt mit Unterbrechungen Blut spenden. Durch niedriges Niveau HCG während der Schwangerschaft wird nach seiner Natur beurteilt. Eine solche Studie ist nicht die Hauptsache bei der Diagnose, aber basierend auf ihren Ergebnissen beginnt der Arzt eine weitere Untersuchung des Zustands des Patienten.
Der zweitwichtigste Indikator ist die Menge an Progesteron. In der Pathologie ist es viel niedriger.
Abschließend verordnet der Gynäkologe eine Ultraschalluntersuchung. Der Monitor zeigt das Fehlen eines Fötus in der Gebärmutter. Liegen weitere Schwangerschaftsanzeichen vor, wird logisch auf den unphysiologischen Verlauf geschlossen.
Weitere Informationen erhält man durch einen vaginalen Ultraschall. Dieses Verfahren bestimmt Monatliche Schwangerschaft. Beim externen Ultraschall wird nur eine sechswöchige Frist angesetzt. Natürlich ist diese Methode weit von 100% entfernt. Uterusblutgerinnsel können jedes Gerät irreführen. Der Fehler in der Studie beträgt etwa 10 %.
Erkennt der Test eine Eileiterschwangerschaft?
Eine rechtzeitige Diagnose mit einer solchen Pathologie ist sehr wichtig, da Frauen an der Möglichkeit der Selbstdiagnose zu Hause interessiert sind. Ja, und alle anderen Untersuchungsmethoden werden buchstäblich auf die letzte sichere Frist informativ. Es ist unmöglich, Schäden an den Rohren zuzulassen und zu einer dringenden Operation zu bringen.
 Reservieren Sie sofort, dass die übliche Testpathologie nicht erkannt werden kann. Aber es gibt eine neue innovative Entwicklung - die INEXSCREEN-Testkassette zur Bestimmung einer Eileiterschwangerschaft. Die Funktionsweise dieses Tests unterscheidet sich von der üblichen.
Reservieren Sie sofort, dass die übliche Testpathologie nicht erkannt werden kann. Aber es gibt eine neue innovative Entwicklung - die INEXSCREEN-Testkassette zur Bestimmung einer Eileiterschwangerschaft. Die Funktionsweise dieses Tests unterscheidet sich von der üblichen.
Der Test basiert auf einer immunchromatographischen Analyse. Wenn der übliche Test einen Anstieg von β-hCG in einer Urinprobe feststellt, bestimmt INEXSCREEN zwei andere Formen - intakt und modifiziert. Diese Indikatoren im physiologischen Schwangerschaftsverlauf sind größer als im pathologischen. Das neuer Weg Bestimmung einer Eileiterschwangerschaft, hat jedoch einen hohen Informationsgehalt. Darüber hinaus ist es mit diesem Test möglich, mit hoher Wahrscheinlichkeit die sicheren Behandlungsbedingungen nicht zu verpassen. Die Zuverlässigkeit dieser Methode liegt bei etwa 90 %.
Jeder Patient kann es zu Hause verwenden, was einen zusätzlichen Vorteil bietet. INEXSCREEN kann eine Pathologie drei Wochen nach dem Eisprung diagnostizieren. Trotzdem geht es schneller als mit allen anderen Methoden. Beachten Sie, dass der Preis und die Präsenz in den meisten Apotheken diese Diagnosemethode für alle Patienten verfügbar machen.
Damit der Informationsgehalt des Tests möglichst hoch ist, ist es notwendig:
- untersuchen Sie nur frischen Urin;
- Verwenden Sie keine Kassette mit beschädigter Verpackung;
- Lesen Sie die Anweisungen.
Abschließend möchten wir, dass Frauen aufmerksamer auf sich selbst achten und alle Anzeichen von Problemen in ihrem Körper wahrnehmen. Nur dann ist eine rechtzeitige Diagnose möglich und folglich keine verspätete Behandlung. Und nur dann können die schrecklichen Folgen der Krankheit verhindert werden.
Video: „Was ist eine Eileiterschwangerschaft? Ursachen, Anzeichen und Folgen“
Eine Eileiter- oder Eileiterschwangerschaft ist eine gefährliche Komplikation, bei der der Embryo fixiert ist und sich außerhalb der Gebärmutterhöhle zu entwickeln beginnt. Je nach Einnistungsort des Embryos kann eine solche Pathologie unterschiedlich schwere Folgen haben. In jedem Fall ist es bei den ersten Anzeichen dringend erforderlich, einen Arzt aufzusuchen, um Risiken für das Leben einer Frau auszuschließen und Spätfolgen, einschließlich des Eileiterfaktors der Unfruchtbarkeit, zu minimieren. Lassen Sie uns herausfinden, wie sich eine Eileiterschwangerschaft manifestiert, welche Symptome als alarmierend gelten und was mit einer solchen Diagnose zu tun ist.
Was passiert während einer Eileiterschwangerschaft?
Die ersten Stadien der Eileiterschwangerschaft und der normalen Schwangerschaft sind identisch: Nach der Reifung des dominanten Follikels tritt der Eisprung auf. Findet an empfängnisfreundlichen Tagen ungeschützter Geschlechtsverkehr statt, verbindet sich die Eizelle mit dem Spermium. Dies geschieht normalerweise in Eileiter, und normalerweise teilt sich der Embryo und bewegt sich durch die Röhre in die Gebärmutterhöhle. Bei einer Eileiterschwangerschaft hört der Fortschritt auf und die Implantation beginnt direkt in den Eileitern. Weitere Entwicklung Diese Situation kann anders sein:
- bei fortschreitender Eileiterschwangerschaft befruchtetes Ei wächst weiter und dringt in die Weichteile der Eileiter ein, was innerhalb weniger Wochen ohne medizinische Intervention zu einem Bruch ihrer Wände führt;
- bei der sogenannten Eileiterabtreibung hört der Embryo auf, sich zu entwickeln, seine Außenhüllen werden ganz oder teilweise von der Wand des Eileiters abgerissen;
- Eileiterruptur und der damit verbundene Schwangerschaftsabbruch gehen mit akuten Schmerzen und Blutungen einher. Ein ähnlicher Zustand tritt von der 6. bis 10. Woche auf und erfordert einen Notfall-Krankenhausaufenthalt.
Die Ursachen der Eileiterschwangerschaft sind nicht vollständig geklärt.
Anzeichen einer Eileiterschwangerschaft jeglicher Schwere - ein Grund, einen Arzt aufzusuchen: was war mal eine frau qualifizierte Hilfe erhält, desto geringer sind die Risiken für ihre Gesundheit und ihr Leben. Unabhängig vom Entwicklungsgrad und dem Ort der Implantation des Embryos erfordert eine solche Pathologie eine chirurgische Behandlung. Zu den Folgen einer Eileiterschwangerschaft gehören:
- Unfruchtbarkeit aufgrund von Eileiter- oder Eierstockfaktoren;
- hohe Wahrscheinlichkeit einer wiederholten Eileiterimplantation des Embryos;
- Entzündung ein Bauchhöhle und kleines Becken;
- Verklebungen und Verstopfung der Rohre.
Wenn eine Frau keinen Arzt aufsucht, wenn sich die Symptome einer Eileiterschwangerschaft verschlechtern, mit maximaler Wahrscheinlichkeit aufgrund von Schäden oder Rupturen Eileiter es wird innere Blutungen geben, die nicht nur für ihre Gesundheit, sondern auch für ihr Leben gefährlich sind.
Arten der Eileiterschwangerschaft
Eine Eileiterschwangerschaft entwickelt sich bei 2-3% der Frauen, die ein Baby erwarten, und in den allermeisten Fällen kommt es zu einer unsachgemäßen Implantation des Embryos in den Eileiter. Trotzdem kann der Embryo an anderer Stelle fixiert werden:
- im Eierstock - das Ei kann sich mit dem Sperma im oberen Teil der Röhre verbinden und, wenn sich die Struktur ändert, beginnen, sich nicht in die Gebärmutter, sondern in die entgegengesetzte Richtung zum Eierstock zu bewegen;
- im rudimentären Uterushorn - diese relativ seltene, schwer zu diagnostizierende Pathologie kann bei einer bicornuierten Struktur des Uterus auftreten, die Situation wird dadurch komplizierter, dass das klinische Bild einer solchen Eileiterschwangerschaft vor dem " gefährlich" 12.-16. Woche kann einem Eierstockfibrom oder einer Implantation in den Eileiter ähneln;
- in der Bauchhöhle - dieser pathologische Prozess gilt als der gefährlichste und kann tödlich sein, macht jedoch nicht mehr als 0,3% der Fälle einer Eileiterschwangerschaft aus, wenn der Embryo auf der Oberfläche der Gebärmutter, in der Milz, eingepflanzt wird im Douglas-Raum, in der Darmschleife und anderen Beckenbereichen.

Eine Eileiterschwangerschaft entwickelt sich bei 2-3% der Frauen
Welche Symptome eine Frau während einer Eileiterschwangerschaft bemerken kann, hängt vom Ort der Implantation des Embryos und dem Grad seiner Entwicklung ab. Es gibt jedoch allgemeine Anzeichen, die nicht ignoriert werden sollten.
Anzeichen einer Eileiterschwangerschaft
Alle Symptome einer Eileiterschwangerschaft, einschließlich der ersten Anzeichen vor der Verzögerung, sind damit verbunden physiologische Prozesse. Wenn der Embryo implantiert wird, werden die Chorionzotten, die seine äußere Hülle bedecken, in das Weichgewebe eingeführt, wonach die "Ernährung" des Embryos durch die im Gewebe befindlichen Gefäße beginnt. Die für die Entwicklung des Fötus notwendigen Bedingungen befinden sich nur innerhalb der Gebärmutter, und ein normales Wachstum des Embryos wird nach einer bestimmten Zeit unmöglich, aber aufgrund einer Zunahme seiner Größe treten an der Implantationsstelle Spannungen, Schmerzen und Gewebeschäden auf. Zu den „klassischen“ Symptomen einer Eileiterschwangerschaft gehören:
- verzögerte Menstruation, wie in einer normalen Schwangerschaft;
- Eigenschaften frühe Toxikose- Übelkeit, Erbrechen, Schwindel;
- stechend und verstärkend blutige Probleme;
- schmerzhafte Empfindungen unterschiedlicher Lokalisation;
- Schwäche, Apathie, Schläfrigkeit, verursacht durch hormonelle Veränderungen;
- Schockzustand - tritt mit erheblichem Blutverlust auf, begleitet von einem häufigen schwachen Puls, Blutdruckabfall, Bleichen der Haut, Bewusstlosigkeit.

Warnzeichen sollten nicht ignoriert werden
Wie schmerzt der Magen während einer Eileiterschwangerschaft?
Schmerzen während einer Eileiterschwangerschaft nehmen allmählich zu. Anfangs kann eine Frau Spannungs- und Ziehgefühle bemerken, die denen am ersten Tag der Menstruation ähneln. Unangenehme Empfindungen sind im Unterbauch lokalisiert, jedoch nicht in der Mitte, sondern mit einer gewissen Verschiebung. Wenn der Embryo wächst, wird der Schmerz stärker und hat einen stabilen „schmerzenden“ Charakter. Außerdem werden die schmerzhaften Empfindungen intensiver und häufiger, sie "geben" dem unteren Rücken, der Leistengegend und oberer Teil Hüften. Während des Stuhlgangs und der Blasenentleerung treten starke Beschwerden auf, da ein wachsendes fötales Ei Druck auf den Darm oder die Blase ausüben kann.
Wenn der Bruch beginnt, gibt es einen scharfen Dolchschmerz, der sich manchmal auf den ganzen Körper ausbreitet und die Frau in einen Schockzustand versetzt. Bei inneren Blutungen treten Schmerzen in Brust und Schultern auf, da das Blut das Gewebe des Zwerchfells und anderer Organe reizt. Es ist unmöglich, einen Rohrbruch zuzulassen - es ist gefährlich für die Fortpflanzungsfunktion und das Leben im Allgemeinen. Wenn die Schmerzen zunehmen, sollten Sie sofort einen Arzt aufsuchen oder einen Krankenwagen rufen.

Die Schmerzen einer Eileiterschwangerschaft werden jede Woche schlimmer
Wo genau es bei einer Eileiterschwangerschaft schmerzt, lässt sich nicht genau sagen, da sich diese Pathologie in jedem Einzelfall unterschiedlich entwickelt. Im Allgemeinen treten schmerzhafte Empfindungen im Unterbauch auf, breiten sich dann auf das kleine Becken aus, strahlen dann auf die Wirbelsäule und die Beine aus und bedecken in den späteren Stadien der Eileiterschwangerschaft den gesamten Körper.
Was ist der Ausfluss während einer Eileiterschwangerschaft?
Highlights wie frühes Symptom Eileiterschwangerschaften treten auch aufgrund der Implantation des fötalen Eies "am falschen Ort" auf. Chorionzotten schädigen die Gefäße von Geweben, die den Embryo nicht ernähren sollen, so dass eine Frau Schmierblutungen und blutigen Ausfluss bemerken kann. Sie sind selten, aber konstante, starke Blutungen, ähnlich der Menstruation, sind äußerst selten, da das Blut während einer Eileiterschwangerschaft meistens nicht in die Gebärmutterhöhle, sondern in die Bauchhöhle abgegeben wird. Uterusblutung kann auf einen Abfall des Progesteronspiegels zurückzuführen sein.
Wenn der Bruch der Weichteile der Eileiter oder der Eierstöcke beginnt oder ein Eileiterabort auftritt, wird die Blutung stärker und heller. Solche Zustände werden selten nur von Blutungen begleitet, sie sind durch Schmerzen, Schwäche und andere Symptome gekennzeichnet, die jeweils ein Grund sind, medizinische Hilfe in Anspruch zu nehmen.

Es ist notwendig, die Veränderung des Wohlbefindens zu überwachen
Es ist erwähnenswert, dass selbst während des normalen Schwangerschaftsverlaufs selbst spärliche Schmierblutungen ein alarmierendes Symptom sind. Sie können durch ein fetales Fötusversagen oder eine Ablösung der Membranen der fötalen Eizelle verursacht werden, was zur Bildung eines Hämatoms oder zum Tod des Embryos führt. Aus diesem Grund sollten Sie beim Auftreten von Ausfluss mit einer Beimischung von Blut in beliebiger Menge und Farbe so schnell wie möglich einen Arzt aufsuchen.
Was zeigt ein Schwangerschaftstest?
Eileiter, Eierstöcke oder Bauchhöhle sind jedoch nicht dazu bestimmt, die Eizelle zu sichern große Größen und strukturellen Merkmalen ist der Embryo in der Lage, auf Weichgeweben Fuß zu fassen und nach der Implantation - Nahrung zu erhalten. Solche Bedingungen lassen dem normalen Wachstum des Fötus keine Chance, obwohl in den ersten Stadien seiner Entwicklung dieselben Mechanismen aktiviert werden wie in einer normalen Schwangerschaft. insbesondere das Einwachsen von Chorionzotten aktiviert die Produktion von Progesteron, Östrogen und Choriongonadotropin. Auf hCG oder das „Schwangerschaftshormon“ reagieren alle Apothekentests. Selbst bei einer Eileiterschwangerschaft in den ersten Wochen zeigen sie ein positives Ergebnis, obwohl eine Frau feststellen kann, dass der zweite Streifen sehr schwach ist und das Gestationsalter laut elektronischem Test sehr von den tatsächlichen abweicht.

HCG während einer Eileiterschwangerschaft wächst langsam
Ein genaueres Bild ermöglicht es Ihnen, einen Bluttest für hCG zu erstellen, und seine Ergebnisse müssen dynamisch überwacht werden. Normalerweise verdoppelt sich die Konzentration von humanem Choriongonadotropin im Blutplasma alle 48 Stunden. Bei Ektopie steigt der Spiegel dieses Hormons an, aber viel langsamer. Eine wichtige Nuance ist, dass nur ein Spezialist die Ergebnisse von hCG-Tests interpretieren sollte. Die Kontrolle von hCG allein reicht nicht aus, da ein schwacher Anstieg der Indikatoren durch das drohende Nachlassen der fötalen Entwicklung oder den Beginn einer Ablösung ausgelöst werden kann. Eine endgültige Diagnose einer Eileiterschwangerschaft kann erst nach einem hochwertigen Ultraschall gestellt werden, der zeigt, dass das fötale Ei in der Gebärmutterhöhle nicht sichtbar ist.
Kann es bei einer Eileiterschwangerschaft zu einer Toxikose kommen?
Das Hauptproblem der Eileiterimplantation des Embryos ist das Zusammentreffen seiner Symptome mit den für eine normale Schwangerschaft charakteristischen Anzeichen. Einfach ausgedrückt, die Änderungen in den allerersten Wochen werden seitdem gleich sein in gewisser Weise wird sich verändern Hormoneller Hintergrund. Gleichzeitig werden traditionelle Vorboten erscheinen " interessante Stelle» - Verzögerung, Änderung der Geschmacks- und Geruchsgewohnheiten, Brustvergrößerung und -empfindlichkeit usw. Eine Toxikose während einer Eileiterschwangerschaft kann morgens von Übelkeit begleitet sein, die sich manchmal in Erbrechen, Schwindel, Schwäche und verminderte Leistungsfähigkeit umwandelt. Kurz gesagt, eine Frau wird sich schwanger fühlen, und daher können nur diejenigen, die die Schwangerschaft geplant und die erforderlichen Tests rechtzeitig bestanden haben, das Vorhandensein eines Problems vor der 3. bis 4. Schwangerschaftswoche vermuten. Sie müssen auf Ihr Wohlbefinden achten, um die alarmierenden Symptome nicht zu übersehen - schmerzhafte Empfindungen und charakteristische Schmierblutungen.

Bei einer eingefrorenen Schwangerschaft kann die Übelkeit genauso stark sein wie bei einer normalen.
Ursachen und Risikofaktoren
Es gibt eine Vielzahl direkter und indirekter Voraussetzungen, die die Entwicklung einer Eileiterschwangerschaft provozieren können. Gleichzeitig sind Fälle einer unsachgemäßen Implantation des Embryos ohne klinisch bestätigte Ursachen keine Seltenheit. Zu den häufigsten und untersuchten Faktoren, die das Risiko einer solchen Pathologie erhöhen, gehören:
- anatomisch - Veränderungen, die die Durchgängigkeit der Eileiter beeinflussen;
- hormonelle Prozesse, die sich indirekt auf die Ursachen einer Eileiterschwangerschaft auswirken;
- zweifelhaft - schlecht verstandene oder umstrittene Faktoren.
Anatomische Ursachen der Eileiterschwangerschaft
In 55% der Fälle von ektopischer Anheftung der Eizelle ist das Problem entzündliche Prozesse in den Eileitern - übertragen oder aktuell. Sie können sich aus verschiedenen Gründen entwickeln, zum Beispiel aufgrund des frühen Beginns der sexuellen Aktivität, Unterkühlung, eine große Anzahl und häufiger Wechsel der Sexualpartner, die das Übertragungsrisiko von Infektionen erhöhen. Führend unter diesen Faktoren ist Salpingitis - eine chronische Entzündung der Eileiter, die funktionelle und anatomische Schäden verursacht, die Steroidsynthese in den Eierstöcken und die Produktion von Aminosäuren stört, die für die Entwicklung des Eies notwendig sind.
3-4 % der Fälle von Eileiterschwangerschaften sind auf eine falsche Einstellung und Anwendung von intrauterinen Verhütungsmitteln wie Spiralen zurückzuführen. Solche Statistiken sind besonders relevant für die Mittel vergangener Generationen, die eine T-förmige Konfiguration haben. Ihre Anwendung erhöht das Risiko einer Eileiterschwangerschaft um mehr als das 20-fache.

Eileiterschwangerschaft am häufigsten entwickelt sich aufgrund einer Entzündung in den Eileitern
Anatomische Ursachen können auch durch mechanische „Eingriffe“ im Becken verursacht werden. Darunter Verletzungen und Operationen, Entfernung von Myomen, Kaiserschnitt, die Folgen einer vorangegangenen Eileiterschwangerschaft, Pelvioperitonitis und Peritonitis. Dadurch entstehen Narben, die als Barriere für ein dichtes Ei dienen können. Zur gleichen Gruppe von Risikofaktoren zählen vorangegangene laparoskopische Operationen, beispielsweise zur Rekonstruktion der Eileiter bei Verstopfungen oder Schäden, sowie operative Eingriffe zur Behandlung anderer Bauchorgane. Die Folgen von Abtreibungen und diagnostischen Manipulationen - Kürettage der Gebärmutter, Sondierung des Gebärmutterhalses usw. - erhöhen das Risiko einer Eileiterschwangerschaft.
Eine weitere Gruppe von Voraussetzungen, aufgrund derer sich Anzeichen einer Eileiterschwangerschaft entwickeln, sind Myome sowie andere gutartige oder bösartige Neubildungen, die die Form des Gebärmutterkörpers verändern.
Hormonelle Faktoren
Zu den häufigsten hormonelle Ursachen Eileiterschwangerschaft - sexueller Infantilismus und andere Störungen, die aufgrund von Anomalien in der Arbeit der Nebennierenrinde und der Hypothalamuszentren entstanden sind. Aufgrund von hormonellen Medikamenten, die bei der Behandlung bestimmter Formen der endokrinen Unfruchtbarkeit verwendet werden, erhöht sich das Risiko einer pathologischen Einnistung der Eizelle um das Dreifache. Dasselbe gilt für Medikamente, die in der stabilisierenden und stimulierenden Phase der In-vitro-Fertilisation verschrieben werden. Laut Statistik entwickelt jede 20. Patientin, die sich für IVF entscheidet, eine Eileiterschwangerschaft.

Hormone regulieren den Schwangerschaftsverlauf
Seltener sind Probleme mit der Produktion von Prostaglandinen – physiologisch aktive Substanzen, die für die Förderung der Eiablage in den Eileitern verantwortlich sind. Es kommt auch vor, dass das Problem im Ei selbst liegt. Seine Membranen produzieren Substanzen, die die Endometriumschleimhaut für eine schnellere Implantation auflösen. Bei übermäßiger Aktivität dieses Prozesses kann das fötale Ei in der Röhre Fuß fassen, ohne den Ort der physiologisch korrekten Implantation zu erreichen.
Kontroverse Faktoren
Es gibt einige Voraussetzungen, die noch nicht wissenschaftlich bestätigt sind, aber zu den wahrscheinlichen Faktoren einer Eileiterschwangerschaft gezählt werden. Diese schließen ein:
- Abweichungen einiger Spermienindikatoren, insbesondere - Anomalien von Prostaglandinen in der Samenflüssigkeit eines Partners;
- angeborene anatomische Merkmale der Gebärmutterstruktur, zum Beispiel Bicornuität, aufgrund derer das fötale Ei im Bereich eines rudimentären Horns eingebettet werden kann, das keinen Ausgang in die Vagina hat;
- diagnostizierte Endometriose.

Eine Eileiterschwangerschaft wird durch viele Faktoren verursacht.
Diagnose und Behandlung
Die rechtzeitige Erkennung und Bestätigung der Symptome einer Eileiterschwangerschaft ermöglicht es Ihnen, so schnell wie möglich die richtige Behandlung zu verschreiben und die Spätfolgen dieser Pathologie zu minimieren. Für die Diagnostik benötigen Sie:
- konsultation mit einem Gynäkologen mit einer Untersuchung und Untersuchung auf dem Stuhl - auf diese Weise können Veränderungen in der Größe der Gebärmutter, der Struktur der Anhängsel und der Empfindlichkeit bestimmter Bereiche, die für eine Eileiterschwangerschaft charakteristisch sind, festgestellt werden. Wenn die Schwangerschaft unterbrochen wird, was meistens in der 6. Woche der Fall ist, basiert die Diagnose auf einer ärztlichen Untersuchung und auf den bereits bestehenden Anzeichen von Komplikationen.
- Laborforschung- es umfasst in erster Linie die Analyse von hCG-Spiegel im Blutplasma, die bei Wiederholung im Abstand von 2-3 Tagen eine Eileiterschwangerschaft bereits im Frühstadium erkennen lässt. Es kann auch ein Progesterontest verschrieben werden, der im Falle einer abnormalen Implantation des fötalen Eies den Hormonspiegel unter 26 mg / ml zeigt. Weniger häufig und ausschließlich je nach Indikation zur Diagnose einer Eileiterschwangerschaft wird ein allgemeiner Bluttest (möglicherweise starker Leukozytenanstieg) und eine Histologie eines Endometriumfragments (Dezidualgewebe kann in einem Schaben gefunden werden) vorgeschrieben;
- Mit Ultraschall können Sie die Ergebnisse der Untersuchung und Tests bestätigen, aber eine solche Studie ist für einen Zeitraum von etwa 6 Wochen wirksam, d.h. es ist äußerst schwierig, es vor der Verzögerung durchzuführen. Bei einer Eileiterschwangerschaft wird das fötale Ei in der Gebärmutterhöhle nicht sichtbar gemacht.
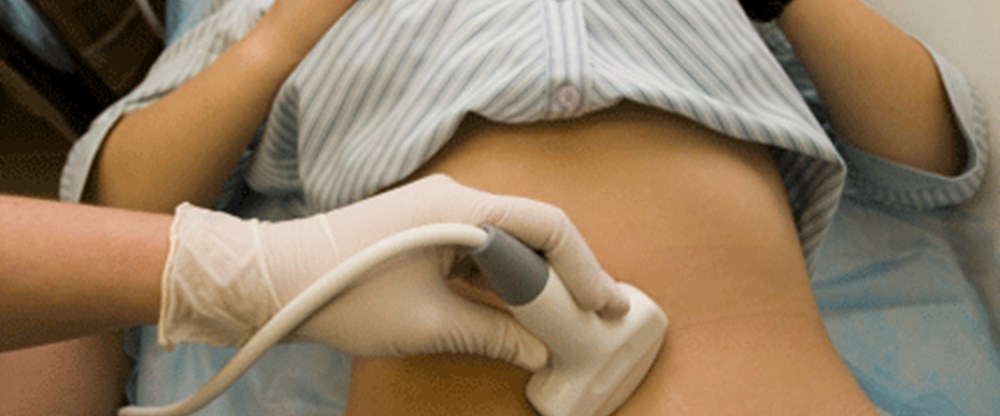
Nur Ultraschall kann die Diagnose bestätigen
Es gibt andere spezifische Untersuchungsmethoden, z. B. Differentialdiagnose für verschiedene Krankheiten und Pathologien, diagnostische Laparoskopie, Kulturpunktion mit Punktion der Rekto-Gebärmutterhöhle. Nur ein Arzt kann eine Reihe von Maßnahmen auswählen, die die Symptome einer Eileiterschwangerschaft bestätigen oder widerlegen.
Eileiterschwangerschaft wird auf zwei Arten behandelt - chirurgisch und medizinisch. Eine Operation ist in allen Fällen ausnahmslos erforderlich, wenn Blutungen beobachtet werden. Dem Patienten kann eine Laparoskopie (mikrochirurgischer Eingriff) oder eine Laparotomie verschrieben werden, bei der die Bauchwand entfernt wird. Die Chemotherapie wird in Russland in einzelnen Kliniken eingesetzt. Diese Behandlung führt zu guten Ergebnissen frühe Termine Schwangerschaft und wird mit Methotrexat durchgeführt. Sein Hauptvorteil ist die Fähigkeit zu vermeiden operativer Eingriff und halten die Durchgängigkeit der Rohre aufrecht.
Wann kann ich planen, wieder schwanger zu werden?
Im Durchschnitt erholt sich der Körper nach einer Eileiterschwangerschaft innerhalb von sechs Monaten oder länger. Bei der Planung eines Kindes sollte sich eine Frau im Voraus einer umfassenden Untersuchung unterziehen, um postoperative Entzündungen auszuschließen, sicherzustellen, dass keine Unfruchtbarkeitsfaktoren vorliegen, oder, falls vorhanden, die richtige Technologie der assistierten Reproduktion zu wählen.
Einer der meisten wichtige Perioden Im Leben jeder Frau gibt es eine Schwangerschaft, aber leider endet sie nicht immer mit der Geburt eines Babys. Eine Eileiterschwangerschaft ist heute gar nicht mehr so selten geworden, und es kann sehr schwer sein, alleine nachzuvollziehen, ob mit der Gesundheit der werdenden Mutter alles in Ordnung ist.
Natürlich ist es notwendig, beim geringsten Zweifel einen Spezialisten zu konsultieren, aber dennoch gibt es eine Reihe von Symptomen und Anzeichen, die Ihnen helfen werden, herauszufinden, ob Anlass zur Panik besteht, lange bevor Sie einen Arzt aufsuchen.
Eine Eileiterschwangerschaft ist ziemlich schwer von einer normalen zu unterscheiden, da sie sich besonders in den ganz frühen Stadien geschickt tarnen kann. Es wird von den gleichen Anzeichen wie eine normale Schwangerschaft begleitet: verzögerte Menstruation, Toxikose, Schwellung der Brustdrüsen. Ein Apothekentest wird genau die gleichen zwei Streifen zeigen, da das Niveau hCG-Hormon wächst, wie in einer normalen Schwangerschaft. Dennoch hat eine Eileiterschwangerschaft besondere, einzigartige Symptome. Zunächst betrachten wir alle Arten von Schmerzen während einer Eileiterschwangerschaft.
Die Natur des Schmerzes während einer Eileiterschwangerschaft: Wann man Alarm schlägt
Jegliche Beschwerden im Unterbauch Anfangslaufzeit Schwangerschaft sollte alarmieren zukünftige Mutter. Schmerzen während einer Eileiterschwangerschaft sind das häufigste Symptom dieser Pathologie, aber Sie müssen sie dennoch unterscheiden können, da die Ursache von Bauchschmerzen mit völlig anderen, aber nicht weniger schwerwiegenden Erkrankungen in Verbindung gebracht werden kann. Versuchen wir zu verstehen, welche Art von Schmerzen während einer Eileiterschwangerschaft auftreten können.
Zunächst werden wir sie näher charakterisieren: Schmerzen treten auf, wenn die Position des Körpers geändert wird, als Folge plötzlicher Bewegungen oder beim schnellen Gehen. Meistens schmerzt der Magen nur auf einer Seite - wo der Eileiter beschädigt ist, aber wenn die Schwangerschaft zervikal ist, treten schmerzhafte Empfindungen näher in der Mitte des Bauches auf, direkt unter dem Nabel. Der Zeitraum der Eileiterschwangerschaft, in dem Schmerzen auftreten, ist für jede Frau individuell. Es hängt alles von der Position des Fötus ab: Wenn es sich dann in der Ampulle des Eileiters entwickelt leichte Schmerzen wird nach etwa 8-9 Wochen erscheinen, aber wenn auf dem Isthmus, dann sollte man schon mit 5-6 mit Problemen rechnen.
Ich möchte auch den weit verbreiteten Mythos unter den Menschen zerstreuen, dass eine Eileiterschwangerschaft nicht von einer Toxikose begleitet wird. Es gibt Toxikose sowohl während der normalen Schwangerschaft als auch während der Eileiterschwangerschaft, aber nur im zweiten Fall hat sie einen etwas anderen Charakter. Bei einer Eileiterschwangerschaft sind Schmerzen und Übelkeit stärker ausgeprägt als bei einer normalen. Wenn während der normalen Implantation des fötalen Eies die Schmerzempfindungen in der Natur ziehen und leichte Beschwerden verursachen, äußern sie sich während einer Eileiterschwangerschaft in Form von akuten Krämpfen und scharfen Schmerzausbrüchen.
Es muss noch einmal betont werden, dass sich Schmerzen während des pathologischen Schwangerschaftsverlaufs bei jeder Frau auf unterschiedliche Weise manifestieren unterschiedliche Begriffe, manchmal sind sie überhaupt nicht vorhanden, während Blut während einer Eileiterschwangerschaft im Ausfluss der meisten Patienten vorhanden ist. Starke oder fleckige Blutungen aus der Vagina werden dadurch verursacht, dass der Embryo in einem Bereich fixiert wird, in dem mehr Blutgefäße vorhanden sind als in der Gebärmutter selbst. Eher selten, aber dennoch gibt es Dauerblutungen, die das Leben einer Schwangeren bedrohen: Manchmal müssen Ärzte die Gebärmutter komplett entfernen, um den Tod zu vermeiden.
Bei einer Eileiterschwangerschaft manifestiert sich der Schmerz meistens sofort - manchmal reicht eine unangenehme Bewegung aus, während sie langsam verblassen, als würden sie allmählich zurückgehen. Bei akuten Schmerzen muss eine Frau auf den Rücken gelegt und dabei unterstützt werden, die bequemste und bequemste Position einzunehmen, in der der Schmerz vorübergeht. Von Natur aus kann der Schmerz sowohl akut als auch kaum wahrnehmbar sein, aber sowohl im ersten als auch im zweiten Fall sollten Sie nicht in Panik geraten. Warten Sie auf den Moment, wenn Schmerzen verlassen - erst danach ist es möglich aufzustehen. Vergessen Sie jedoch nicht, dass jede unvorsichtige Bewegung zu einer Verschlechterung des Zustands führen kann.
Sekundäre Anzeichen einer Eileiterschwangerschaft
Neben den Hauptanzeichen einer Eileiterschwangerschaft sollte man die sekundären nicht vergessen, einschließlich eines Anstiegs der Körpertemperatur, insbesondere am späten Nachmittag, eines starken Abfalls Blutdruck und häufiger Schwindel aufgrund einer Abnahme des Hämoglobinspiegels im Blut. In besonders vernachlässigten Situationen kann die Möglichkeit einer Anämie nicht ausgeschlossen werden. Und doch sind solche Symptome ziemlich subjektiv, sie sind für jede Frau individuell, während Schmierblutungen während einer Eileiterschwangerschaft bei jeder beobachtet werden.
Wenn Sie mindestens eines der aufgeführten Anzeichen bei sich bemerken, wenden Sie sich sofort an einen Spezialisten und machen Sie einen Ultraschall – nur der zeigt genau, ob Anlass zur Sorge besteht. Eine Ultraschalluntersuchung hilft nicht nur, sicherzustellen, dass Ihre Schwangerschaft normal verläuft, sondern auch, um rechtzeitig andere Pathologien in der Entwicklung des Babys zu erkennen.
4 4 von 5 (8 Stimmen)
Eileiter- oder Eileiterschwangerschaft gilt als einer der unvorhersehbaren und daher heimtückischen pathologischen gynäkologischen Zustände. Die Häufigkeit des Auftretens solcher Schwangerschaften beträgt etwa 0,8-2,4% der Gesamtzahl der Schwangerschaften. Die häufigste Option ist die ektopische Tubenlokalisation (etwa 98-99% der Fälle). Nach einer ektopischen Empfängnis kann eine Frau überhaupt keine Kinder bekommen, wenn die Pathologie mit Komplikationen wie Rupturen usw. fortschritt. Schmerzen während einer Eileiterschwangerschaft in den frühen Stadien helfen, das Vorhandensein eines Problems rechtzeitig zu verstehen.
Eine ernsthafte Herangehensweise an das Thema Planung ist sehr wichtig
In den frühen Stadien ist es fast unmöglich festzustellen, dass eine Eileiterschwangerschaft stattgefunden hat.
- Die allerersten Manifestationen einer Eileitererkrankung können Übelkeit und Erbrechen, häufiges Wasserlassen, ein unangenehmes Gefühl usw. sein.
- Ähnliche Symptome treten auf, wenn das Ei in den Uteruskörper implantiert wird.
- Wie bei einer normalen Empfängnis füllen sich die Brüste der Frau während einer Eileiterschwangerschaft und schmerzen, und das Gefühl von Lethargie und schneller Ermüdung ist stärker ausgeprägt, was zu einem allgemeinen Unwohlsein und einem apathischen Zustand führt.
- Das Hauptsymptom einer ektopischen Empfängnis ist wie bei einer traditionellen Schwangerschaft eine Verzögerung der Menstruation. Obwohl ein solches Symptom traditionell keine Komplikationen bei Patienten verursacht, da es als Manifestation einer normalen Empfängnis wahrgenommen wird. Darüber hinaus erzeugt ein Test mit einem Schwangerschaftstest sicher zwei Streifen. Infolgedessen freut sich das Mädchen über den bevorstehenden Nachschub und ist in freudiger Erwartung, während im Inneren sehr unfriedliche Prozesse stattfinden.
Eine Frau beginnt nach etwa ein paar Wochen zu vermuten, dass etwas nicht stimmt, wenn sie plötzlich starke Bauchschmerzen hat und blutiger Ausfluss aus der Vagina erscheint. Während einer Eileiterschwangerschaft treten Schmerzen auf, die sich normalerweise auf die Lendengegend und den Bauch konzentrieren. Wenn solche Symptome auftreten, sollte eine Frau einen Spezialisten aufsuchen.
Ursachen der Eileiterlage des Fötus
Wenn eine Frau den Ausdruck Eileiterschwangerschaft hört, ist sie nicht besonders besorgt und denkt, dass diese Pathologie sie umgehen wird. Leider klappt das nicht immer so. Es gibt eine spezielle Kategorie von Frauen, die besonders gefährdet sind, eine ektopische Empfängnis zu entwickeln. Wie passiert alles? Das Ei wird in der Eileiter befruchtet und beginnt sich zur Implantation und endgültigen Transplantation in den Uteruskörper zu bewegen. Aber es gibt einige Faktoren, die verhindern, dass das Ei das Ziel erreicht, und es ist auf dem Weg zur Gebärmutter fixiert. Es kann ein Rohrraum und andere Lokalisierungen sein.
An der Stelle der Fixierung wächst das fötale Ei, und wenn es eine große Größe erreicht, verursacht es einen Bruch des umgebenden Gewebes, der von Schmerzen und akuten Blutungen begleitet wird. Wenn solche schweren Symptome ignoriert werden, riskiert eine Frau, in ein Krankenhausbett und noch schlimmer auf den Tisch eines Pathologen zu kommen, da unkontrollierte Blutungen zum Tod führen können.
Vor der Empfängnis ist eine vollständige Untersuchung notwendig.
Warum entsteht ein Zustand wie eine Eileitererkrankung? Am häufigsten ist es mit einer Tubenobstruktion verbunden, die vor dem Hintergrund von Erkrankungen wie sexuell übertragbaren Krankheiten (Chlamydien oder Gonorrhoe), dem Vorhandensein von entzündlichen Läsionen wie Vulvitis, Salpingitis, Adnexitis oder Endometritis auftritt. Darüber hinaus kann die Entwicklung einer Eileiterbildung provoziert werden Harnwegsinfektionen, Tumorläsionen sowie Tubentuberkulose.
Solche Bedingungen erfordern eine obligatorische Behandlung. Auch künstliche Unterbrechungen oder Operationen an den Eileitern können den Verlauf einer krankhaften Schwangerschaft beeinflussen. Dadurch werden Klebeprozesse aktiviert. Eine pathologische Schwangerschaft kann sich aufgrund von entwickeln hormonelle Störungen, die vor dem Hintergrund der Langzeitanwendung von Verhütungsmitteln und Medikamenten gegen Unfruchtbarkeit auftreten können. Manchmal wird die Pathologie durch angeborene Anomalien in der Entwicklung der Geschlechtsorgane, der Verwendung, verursacht intrauterine Vorrichtungen sowie Endometriose.
Arten der Eileiterschwangerschaft
Die klinischen Manifestationen einer Eileiterschwangerschaft können je nach Ort der Fixierung des fötalen Eies etwas variieren. Manchmal unterscheiden sich die Symptome in keiner Weise von der üblichen Vorstellung oder sie treten überhaupt nicht auf. Generell kann sich eine Eileitererkrankung in mehreren Varianten entwickeln, die jeweils individuelle Symptome aufweisen.
- Eierstock. Eine ähnliche Lokalisation eines Ektopus wird bei 1% der Patienten festgestellt. Die Zelle reift erwartungsgemäß im Follikel, noch bevor sie platzt, ist sie bereit für die Empfängnis, dh vor dem Eisprung. Infolgedessen wird die Zelle außerhalb oder innerhalb des Eierstocks befruchtet und haftet an seiner Wand. Eine solche Anordnung des Fötus wird leicht mit einem sich entwickelnden Tumor verwechselt, da sich der Embryo bis zu mehreren Wochen in einem ähnlichen Zustand entwickeln kann. Eine solche Schwangerschaft endet mit einem Bruch des Follikelkörpers und der nahe gelegenen Gefäße. Der Embryo stirbt.
- Trubnaja. Für diese Art der Eileiterprävalenz beträgt etwa 98%. Während des Eisprungs verlässt die weibliche Zelle den Eierstock und bewegt sich in den Eileiter, wo sie darauf wartet, auf die Spermien zu treffen. Nach der Befruchtung muss die Zelle in den Uteruskörper hinabsteigen und an seiner Wand Fuß fassen. Aber aus einer Reihe von Gründen kann dies nicht passieren, zum Beispiel aufgrund einer Tubenobstruktion. Dann wird das befruchtete Ei in die Eileiterwand eingepflanzt, wo sich der Embryo zu entwickeln beginnt. Eine solche Schwangerschaft wird immer unterbrochen, da die Eileiterumgebung für die Schwangerschaft grundsätzlich nicht geeignet ist. Daher kommt es 6-8 Wochen nach der Empfängnis zu einer Fehlgeburt. Möglich ist auch eine gefährlichere Veranstaltungsvariante, bei der es zu einem Rohrbruch kommt. Bei jedem Ergebnis kommt es zu Blutungen und Blutgerinnseln sammeln sich in der Bauchhöhle an. Eine Notoperation ist erforderlich, um den Patienten zu retten.
- Bauch. Diese Form der Eileiterentzündung ist sehr selten (0,3-0,4 % der Fälle). In diesem Fall ist der Embryo am Bauchfell oder der Milz, dem Darmgekröse oder dem Omentum befestigt. Die primäre ektopische Form einer solchen Empfängnis ist durch die Befruchtung in der Bauchhöhle gekennzeichnet. Die sekundäre Form ist gekennzeichnet durch die Fixierung des Embryos im Eileiter, gefolgt von Abstoßung und Implantation im Peritoneum. Eine solche Eileiterschwangerschaft zeichnet sich durch eine lange Abwesenheit von Symptomen aus, sodass es sehr schwierig sein kann, eine Eileiterschwangerschaft zu erkennen. Es beginnt sich oft zu manifestieren, wenn intraorganische und vaskuläre Schäden auftreten.
- Zervikal. Diese Art der Eileiterkonzeption ist auch durch ein seltenes Auftreten (ca. 0,3-0,5%) gekennzeichnet. In einer solchen Situation wird der Fötus im Isthmus oder Zervikalkanal fixiert. Der Befruchtungsprozess findet im Uteruskörper statt, jedoch kann sich die Zelle aufgrund einer unterentwickelten Gebärmutterschleimhaut oder Störungen in der äußeren Embryonalmembran nicht an der Wand festsetzen. Ähnliche Optionen Eileiter sind lebensgefährlich, weil sie einen starken Blutverlust mit drohender Sepsis verursachen. Sehr oft ist es in solchen Fällen notwendig, den Uteruskörper zu entfernen.
Jede Form der Eileiterschwangerschaft stellt eine Bedrohung für das Leben der Patientin dar, daher ist es wichtig, die Pathologie rechtzeitig zu erkennen und eine künstliche Unterbrechung durchzuführen.
Warum stören Schmerzen bei einer Eileitererkrankung?

Keine Notwendigkeit, die Schmerzen zu ertragen, es ist am besten, sofort einen Arzt aufzusuchen
Jegliche Beschwerden im Unterleib in den ersten Schwangerschaftswochen sollten die Patientin warnen. Das Auftreten von Schmerzen während einer Eileiterschwangerschaft wird als die häufigste Manifestation dieses Zustands angesehen, aber für eine korrekte Diagnose muss man lernen, zwischen solchen Empfindungen zu unterscheiden, da schmerzhafte Beschwerden nicht immer mit einer Eileiterschwangerschaft verbunden sind. Welche Art von Schmerzen während einer Eileiterschwangerschaft stört Patienten? In einer solchen Situation hat das Schmerzsyndrom einen bestimmten Ort und eine bestimmte Charakteristik Unterscheidungsmerkmale, sodass Sie verstehen können, dass sich eine Eileitererkrankung entwickelt.
Der Schmerz bei der Ektopie beginnt in der Regel einerseits dort, wo die Fixierung und spätere Entwicklung des Embryos stattgefunden hat, insbesondere wenn der Eileiter einen Eileitercharakter hat. Auch das Schmerzsyndrom kann verallgemeinert werden, wenn der Magen im unteren Teil stark schmerzt. In diesem Fall können Schmerzen in den Analbereich und in die Lendengegend ausstrahlen. Die ektopische Lage des Fötus kann sich durch Schmerzen manifestieren schmerzhafte Empfindungen mäßige oder ausgeprägte Natur, die vom Zeitpunkt der Schwangerschaft und dem Ort der Implantation des befruchteten Eies abhängt. Der Schmerz kann auch konstant oder intermittierend sein. Experten sagen, dass ektopische Schmerzen oft den Schmerzen ähneln, die die Entwicklung einer Blinddarmentzündung stören.
Lokalisierung des Schmerzsyndroms
Die traditionelle Frage bei der Eileiterschwangerschaft ist also, wo tut es weh? Eine solche Schwangerschaft kann von beidseitigen oder einseitigen Schmerzen im Unterbauch begleitet sein. In der Regel wird das fötale Ei in 90% der Fälle in das Eileiterlumen implantiert, und daher sind die Schmerzen im Bereich des betroffenen Eileiters störend. Obwohl es wahrscheinlich ist, dass sich das Schmerzsyndrom über den Bauch, den unteren Rücken und den Damm ausbreitet.
Was tut bei einer Eileiterschwangerschaft am meisten weh? Manche Mädchen denken das pathologische Schwangerschaft begleitet von einer schmerzhaften Schwellung der Brustdrüsen, da dieses Symptom typisch für eine normale physiologische Schwangerschaft ist. Zum Teil haben sie recht. Im ersten Monat nach der Empfängnis ist die Eileiterschwangerschaft in den Symptomen identisch mit der traditionellen intrauterinen Schwangerschaft, so dass die Patientin eine traditionelle Milchstauung und Schmerzen in den Brustdrüsen erfahren kann.
Die Natur des Schmerzes
Eines der wichtigen Merkmale des Schmerzsyndroms bei Ektopie ist die Tatsache, dass solche Empfindungen sowohl vor der erwarteten Menstruation als auch vor dem Einsetzen charakteristischer Symptome auftreten.
- Viele Patienten nehmen solche Empfindungen nicht ganz richtig wahr. Wenn zum Beispiel scharfe Schmerzen in der Iliakalzone auftreten, die in das Rektum ausstrahlen, kann der Patient sie mit Stuhldrang verwechseln.
- Es ist möglich zu verstehen, dass die Manifestationen der ektopischen Empfängnis durch eine allmähliche Zunahme der Schmerzen begonnen haben.
- Auch wenn der Schmerz paroxysmal ist, wird er mit jeder neuen Welle nur intensiver und ausgeprägter.
- Wenn eine unabhängige Unterbrechung mit einem Eileiterbruch aufgetreten ist, wird die geöffnete Blutung von charakteristischen Schmerzen begleitet, die in den Bereich der Schulterblätter und des Halses ausstrahlen.
Bei ektopischer Empfängnis treten Schmerzsymptome häufig nach sexueller Intimität und sogar bei geringer körperlicher Anstrengung auf.
Zeitpunkt des Schmerzbeginns

Beim Tragen müssen Sie alle medizinischen Empfehlungen strikt befolgen.
Wenn eine Frau ständig Bauchschmerzen hat, sollten Sie Probleme mit der Schwangerschaft vermuten. Das Auftreten schmerzhafter Symptome während der Eileiterschwangerschaft hängt vom Ort der Implantation des fötalen Eies ab. Wenn das Ei in den Isthmus des Eileiters implantiert wurde, der enge Parameter aufweist, treten bereits im ersten Monat der Embryonalentwicklung Schmerzsymptome auf, wenn das fötale Ei zu wachsen beginnt.
Egal wie lange der Schmerz auftritt, es ist eine alarmierende Manifestation, die die Aufmerksamkeit des Geburtshelfers und Gynäkologen erfordert. Auch bei normaler Schwangerschaft können starke Schmerzen vor einer drohenden Unterbrechung warnen. Und in der Eileiterschwangerschaft scharfe Schmerzen oft als geplatzter Eileiter bezeichnet.
Wenn ein Rohr bricht, wie tut es weh
Wenn der Embryo in der Röhre fixiert ist, wird die Röhrenwand im Laufe der Zeit, wenn er zu wachsen beginnt, einfach brechen. Wann dies geschieht, hängt von der genauen Position des Embryos in der Röhre ab. Wenn es sich im ampullären Abschnitt des Eileiters befindet, der sich in unmittelbarer Nähe des Eierstocks befindet, tritt der Bruch nach 4-8 Wochen auf. Bei Implantation in den interstitiellen Abschnitt fällt die Rohrbruchperiode auf die 10-12-wöchige Tragzeit und im isthmischen Abschnitt auf die 4-6. Woche. Ein Tubenriss gilt als die gefährlichste Option, um eine Eileiter-Empfängnis zu unterbrechen.
Dieser Zustand ist durch einen plötzlichen Beginn gekennzeichnet und zeichnet sich durch sehr lebhafte Symptome aus. Die Patientin verspürt einen scharfen und starken Schmerz, ihr Druck fällt und ihr Puls beschleunigt sich, ihr Allgemeinzustand verschlechtert sich merklich. Vor dem Hintergrund eines Tubenrisses entwickelt eine Frau kalten und klebrigen Schweiß, sie verliert das Bewusstsein, in ihrem Bauch treten schreckliche Schmerzen auf, die in den unteren Rücken und in die Gliedmaßen bis zum Anus ausstrahlen. Neben starken Schmerzen geht der Ruptur der Röhre mit massiven Blutungen in die Bauchhöhle einher.
Bei der Untersuchung einer Frau werden kalte und blasse Gliedmaßen, häufiges Pulsieren und Atmen festgestellt. Der Bauch beim Abtasten wird weich, etwas geschwollen. Blutungen in das Peritoneum verursachen dessen Reizung. Ein Gynäkologe zeigt bei der Untersuchung auf einem Stuhl eine zervikale Zyanose, eine weiche Gebärmutter, die leicht vergrößert ist, aber nicht dem erwarteten Gestationsalter entspricht. Die Palpation zeigt das Vorhandensein einer tumorähnlichen Formation in der Leistengegend. Normalerweise fehlt eine Schmierblutung, die nur nach der Operation auftritt.
Was ist eine gefährliche Eileiterschwangerschaft?
Die Diagnose einer Eileiterschwangerschaft ist ein sehr beängstigender Zustand, der unvorhersehbare Folgen haben kann. Ektopische Empfängnis kann lange Zeit entwickeln sich absolut asymptomatisch und manifestieren sich nur in dem Fall, in dem der Patient dringend dringend benötigt wird chirurgische Versorgung. Ein solcher Zustand ist mit vielen Gefahren behaftet.
- Der Embryo, der sich in die Wand des Eileiters einnistet, beginnt zu wachsen und dehnt den Schlauch, dessen Gewebe nicht stark gedehnt werden kann. Aus diesem Grund bricht nach einigen Wochen der Schlauch, und das fötale Ei, Blut und Schleimstoffe werden in den Peritonealraum geschleudert. Dieser Zustand bezieht sich auf lebensbedrohlich und kritisch.
- Wenn sich der Embryo im Bauchfell oder Eierstock zu entwickeln beginnt, sind die Symptome etwas anders, aber das Risiko, eine Bauchfellentzündung zu entwickeln, besteht immer noch.
Es ist das Schmerzsyndrom, das die erste alarmierende symptomatische Manifestation ist, die für eine ektopische Empfängnis charakteristisch ist. Dieses Phänomen erfordert einen dringenden chirurgischen Eingriff. Oft ist es ein scharfer und starker Schmerz, der die Patientin buchstäblich dazu zwingt, noch vor dem Moment, in dem sich die wahrscheinlichen Komplikationen in vollem Umfang entwickeln, zum Frauenarzt zu rennen.
Wenn rechtzeitig Behandlungsmaßnahmen ergriffen werden, ist die Prognose günstig. Je früher die anormale Lage des Embryos bestimmt wird, desto wahrscheinlicher ist es, dass er die Fortpflanzungsfähigkeit aufrechterhält. Wenn Schmerzen auftreten, müssen Sie daher dringend zum Arzt gehen.
